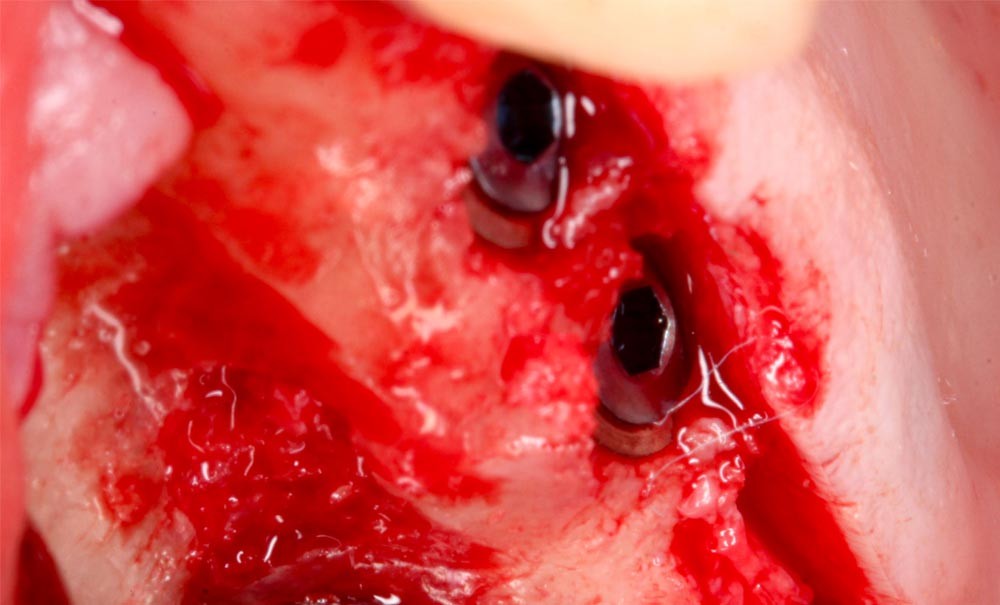
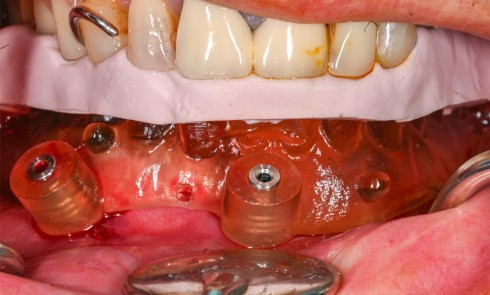
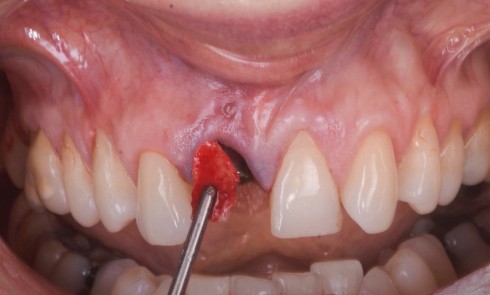
Les types de matériaux les plus courants pour la réalisation de greffes osseuses en chirurgie orale sont l’os d’origine autogène, allogénique, xénogénique et synthétique. Dans le secteur sous-sinusien particulièrement, le succès d’une greffe varie en fonction des caractéristiques spécifiques du biomatériau choisi et de la technique chirurgicale. De nombreuses études comparent le résultat de greffes osseuses sous-sinusiennes selon le matériau, qu’il soit seul ou en association, le volume de comblement, et les taux de résorption et succès clinique associés.
Les différents types de matériaux
La greffe autogène est souvent décrite comme le « gold standard » en raison de sa grande compatibilité biologique et de son pouvoir ostéo-inducteur. Si elle permet la formation d’un nouvel os de grande qualité, il existe toutefois deux inconvénients majeurs : d’une part le prélèvement du patient, impliquant un temps opératoire supplémentaire et la morbidité du site donneur, d’autre part la résorption relativement importante, notamment lorsqu’il s’agit du plancher sinusien du fait de la pression exercée.
Son association à d’autres biomatériaux pourrait pallier ces limites.
Les greffons xénogéniques, comme l’hydroxyapatite d’origine bovine, s’apparentent à de l’os autogène. La matrice minérale et la microstructure poreuse des particules qui permettent son envahissement par la vascularisation et les ostéoblastes sont en effet semblables aux tissus d’origine humaine. De plus, leurs propriétés biomécaniques intéressantes conduisent à un bon volume et une bonne stabilité. La résorption est lente, contrôlée, pour un résultat prévisible et stable. Il n’existe cependant pas de contact avec l’implant. C’est donc uniquement l’os néoformé qui garantit l’intégration implantaire.
Les greffons allogéniques sont également un moyen efficace de reconstruire un volume osseux satisfaisant…