Questions…
Question 1 Quelle est l’origine des maladies péri-implantaires ?
Question 2 Une péri-implantite peut-elle être traitée de façon non chirurgicale ?
Question 3 Existe-t-il un consensus dans le traitement chirurgical des péri-implantites ?
Réponses
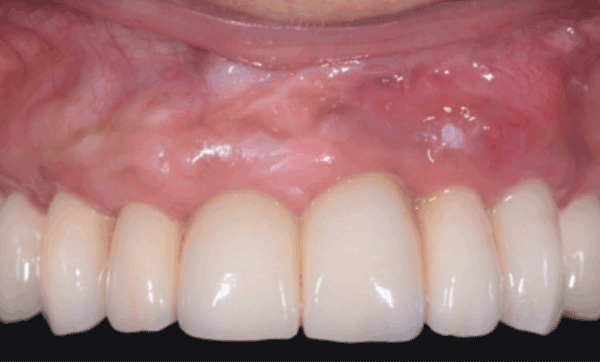
1 – Les études animales et humaines montrent une forte évidence de l’étiologie bactérienne dans le déclenchement et l’évolution des maladies péri-implantaires. La mucosite et la péri-implantite sont des pathologies liées à la plaque bactérienne se caractérisant par une inflammation des tissus environnants. Un contrôle de plaque méticuleux est donc indispensable à la santé implantaire.
Il est nécessaire d’y associer une prise en charge des facteurs de risque du patient.
En effet, les patients ayant des antécédents de maladies parodontales traitées ou guéries ont plus de risques de présenter une péri-implantite [2]. Les patients fumeurs ou diabétiques développeront davantage de complications. Il est donc essentiel d’intégrer, en amont de toute réhabilitation implantaire, un diagnostic, si nécessaire un traitement des maladies parodontales et une approche thérapeutique globale. Enfin, Il faut établir un protocole de maintenance strict, indispensable à la stabilisation de la maladie.
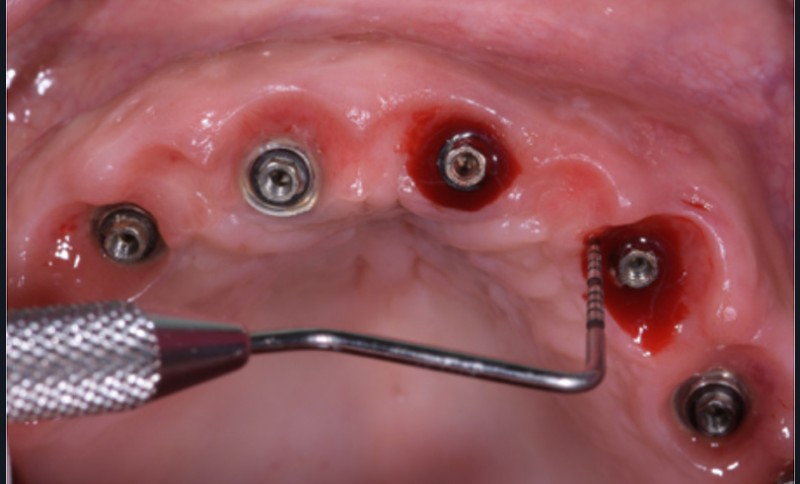
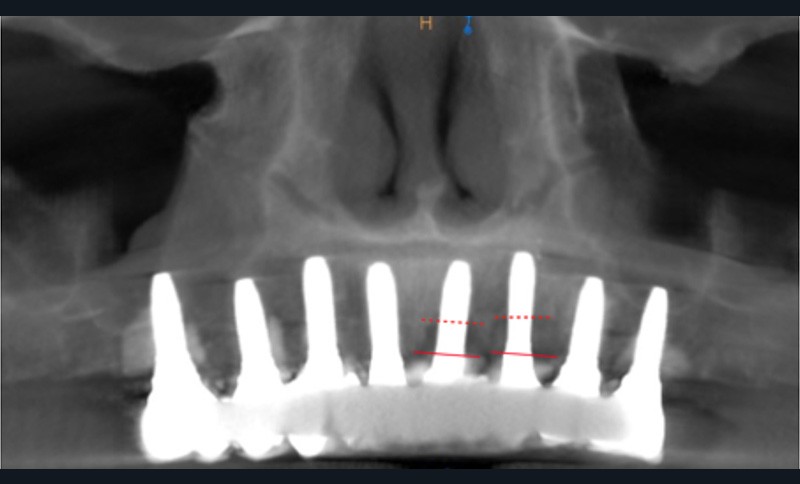
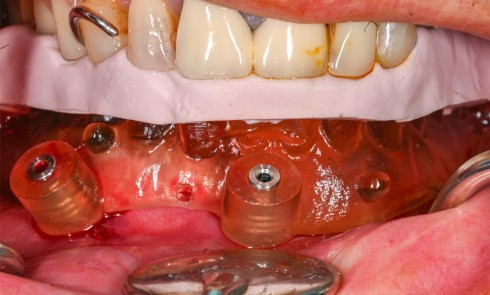
2 – Une méta analyse de 2016 [3] a évalué l’efficacité du traitement non chirurgical de la péri-implantite. Il s’avère que le traitement non chirurgical ne permet qu’une diminution de l’inflammation au niveau des tissus mous à court terme. En effet, on observe une diminution significative du saignement au sondage, mais pas de diminution efficace de la profondeur de sondage. En revanche, sans traitement chirurgical, on note une progression importante de la perte osseuse. Le traitement non chirurgical…