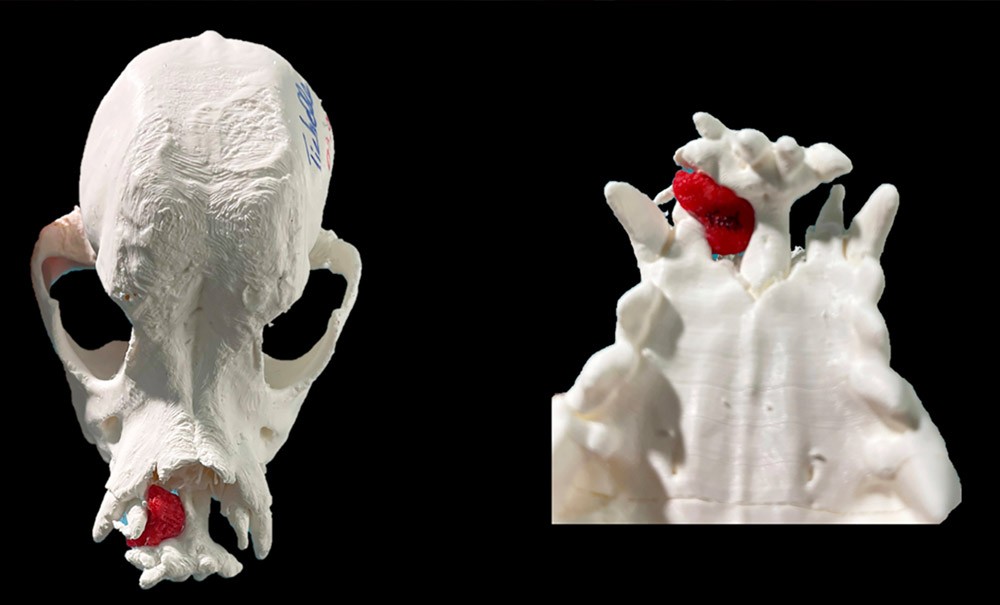
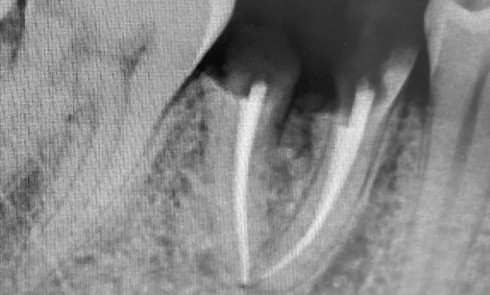
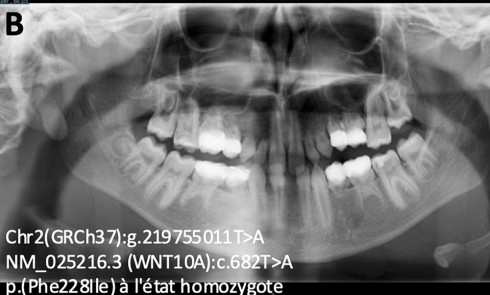
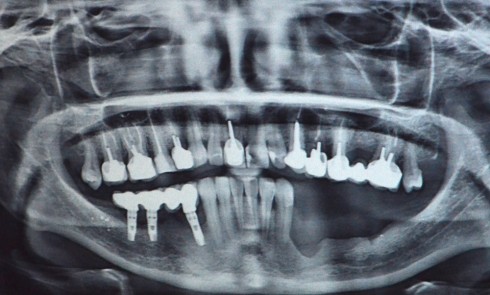
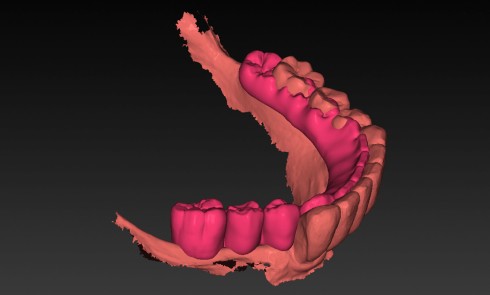
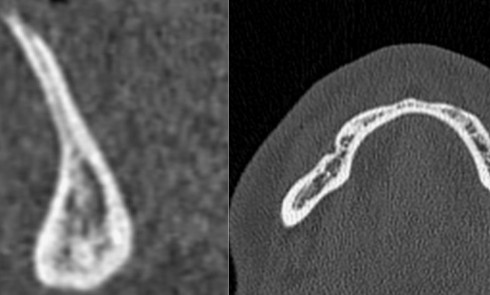
La régénération osseuse de la sphère oro-faciale représente un défi clinique majeur, notamment dans le traitement des pertes osseuses alvéolaires, des défauts segmentaires mandibulaires et des fentes labio-palatines (FLP) [1-4]. Ces pathologies, qu’elles soient congénitales, traumatiques ou liées à des résections tumorales, entraînent des altérations fonctionnelles et esthétiques significatives, affectant la mastication, la phonation et la qualité de vie des patients. Les stratégies thérapeutiques actuelles reposent principalement sur des greffes osseuses autologues, considérées comme le gold standard en raison de leur ostéoconductivité, de leur ostéoinductivité et de leur biocompatibilité [5]. Cependant, ces techniques présentent des limites majeures, telles que la morbidité du site donneur, la disponibilité limitée de tissu greffé, et les complications postopératoires (douleur, infection). Les substituts osseux synthétiques, comme les ciments phosphocalciques ou les granules de phosphate de calcium biphasique (BCP), offrent une alternative, mais leur utilisation reste restreinte par des propriétés mécaniques insuffisantes, une intégration tissulaire imparfaite et un risque d’extrusion dans les sites complexes [6-8].
Dans ce contexte, l’impression 3D émerge comme une technologie révolutionnaire pour la conception de biomatériaux sur mesure, capables de s’adapter précisément à la morphologie des défauts osseux. Cette approche permet de fabriquer des échafaudages personnalisés, combinant une architecture poreuse optimisée pour la colonisation cellulaire et une composition chimique favorisant l’ostéogenèse. Les matériaux imprimables, tels que les hydrogels composites, les polymères biodégradables et les céramiques bioactives, sont particulièrement adaptés aux applications oro-faciales en raison de leur capacité à mimer l’environnement naturel de l’os et à supporter la croissance de tissus fonctionnels.