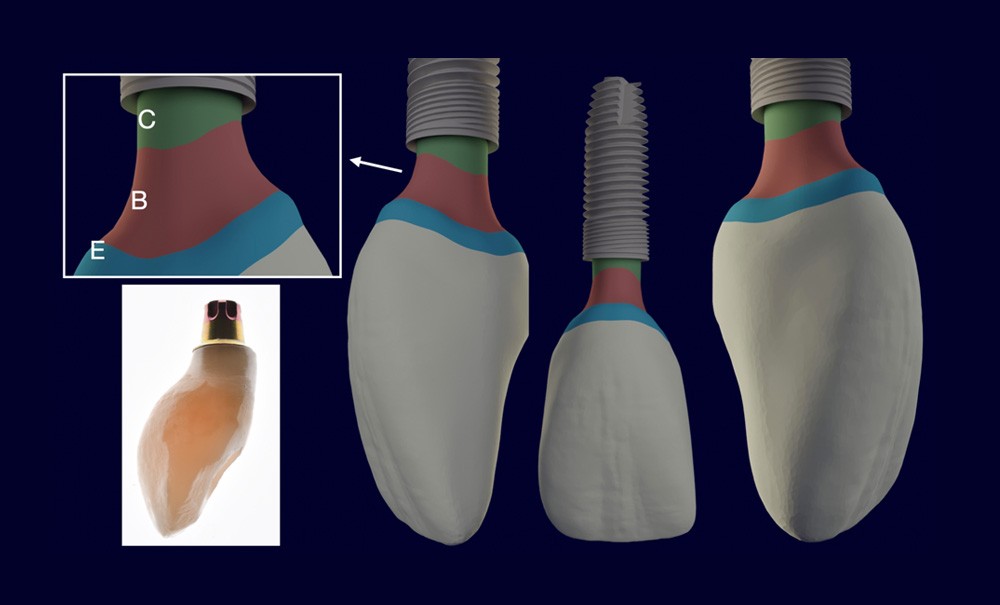
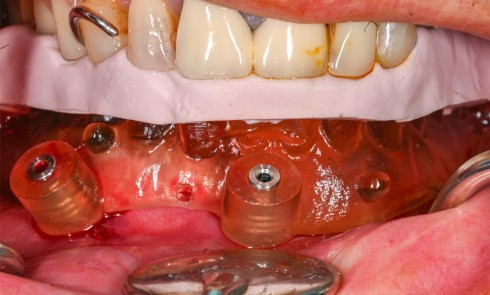
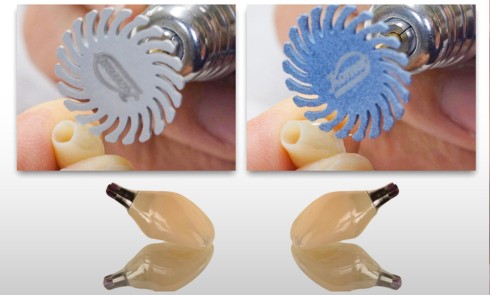
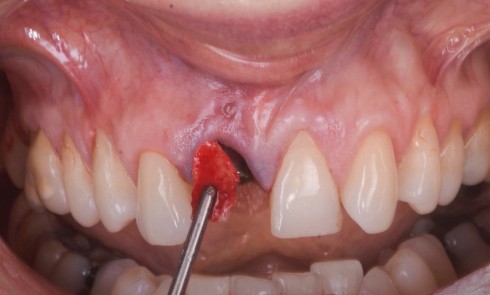
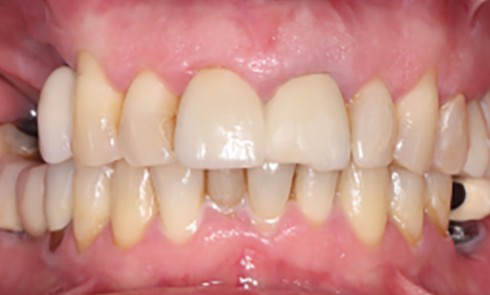
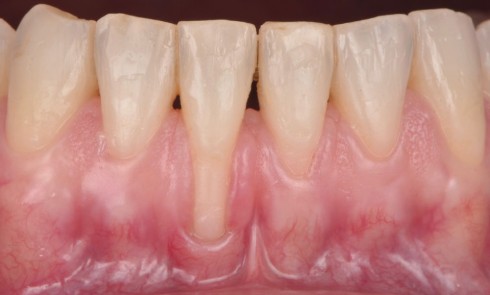
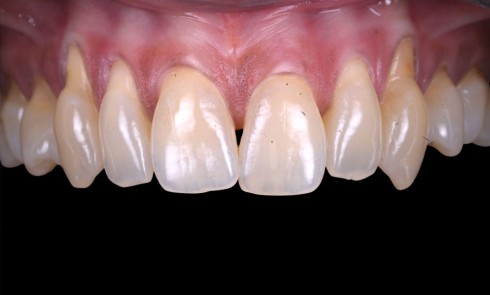
La restauration implanto-portée unitaire au niveau de l’arc antérieur esthétique rencontre le succès lorsque son intégration à son environnement dento-gingival adjacent est imperceptible. Le challenge est de taille car l’absence d’une dent met en péril cet objectif par l’absence de l’organe dentaire et l’effondrement des tissus parodontaux associés [1]. La littérature rapporte de nombreuses analyses systématiques pour évaluer les taux de survie et de complications des prothèses fixes retenues par implant. Des taux de survie élevés à 5 ans allant de 97,1 à 100 % pour les prothèses implanto-portées ont été établis. D’autre part, les taux de complications biologiques sont compris entre 4,3 et 5,3 % et les taux de complications esthétiques à 5 ans de 1,7 % [2-4]. Cependant, dans une pratique quotidienne, ces retours statistiques peuvent certes rassurer, mais ils doivent aussi faire appel à la nécessité du respect strict des protocoles [5]. Car il est évident que les patients rencontrant ces complications peuvent être totalement insatisfaits du traitement implantaire. La gestion de leurs demandes et les possibilités de réparation sont très délicates [6].
L’ensemble des techniques et des démarches thérapeutiques en prothèse sur implant ont donc pour but de maintenir le volume des tissus parodontaux autant que possible ou de l’améliorer si elle est défectueuse. C’est-à-dire qu’il s’agit d’offrir une situation clinique favorable au positionnement correct de l’implant et de maintenir les tissus péri-implantaires sains dont les aspects cliniques le rendent indiscernable des tissus parodontaux circonscrivant les dents naturelles adjacentes [4]. La phase prothétique est tout aussi importante que la phase chirurgicale [1]. Les consensus établis décrivent la nécessité de planifier ces deux phases ensemble [4]. L’intégration des éléments prothétiques est donc conditionnée par sa mise en place dans…