Les chiffres
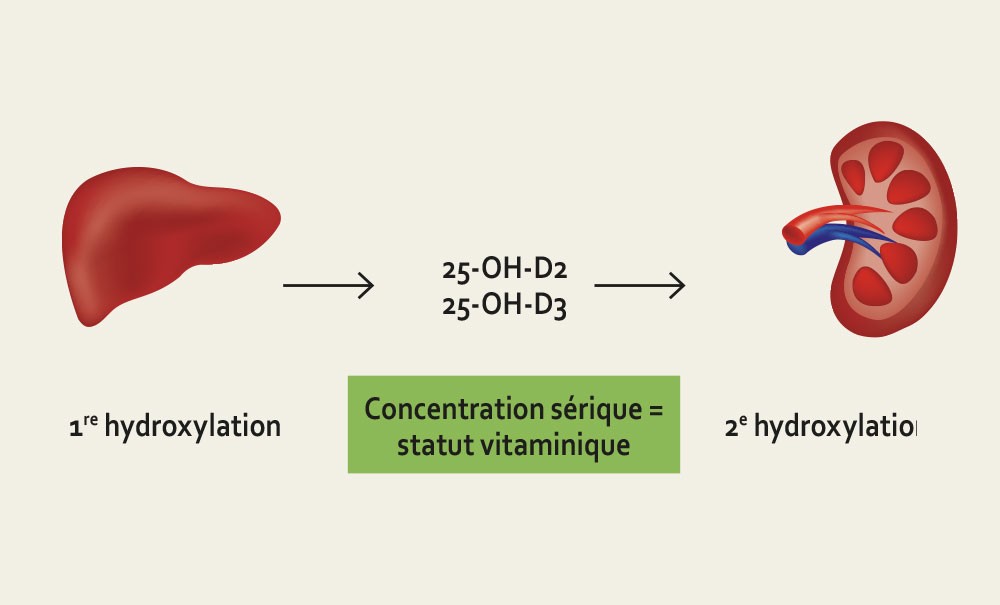
Selon les recommandations actuelles, le taux optimal de vitamine D (fig. 1) doit se situer entre 30 et 50 ng/ml de sang. Les sujets ayant un taux de vitamine D inférieur à 30 ng/ml sont considérés comme déficients et, lorsque le taux est inférieur à 10 ng/ml, ils sont considérés comme carencés [1, 2].
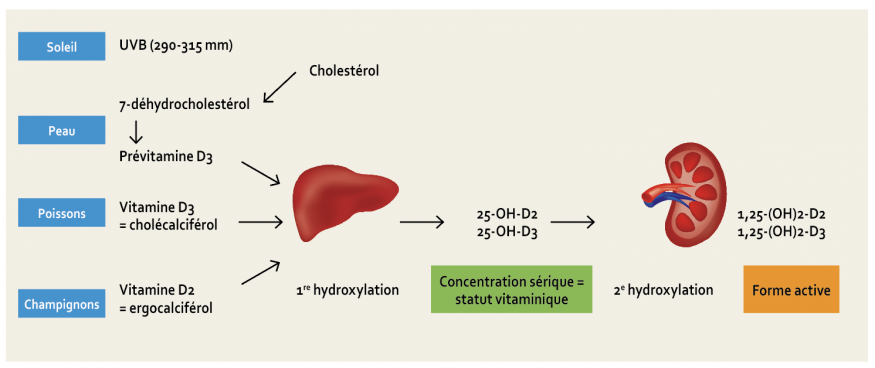
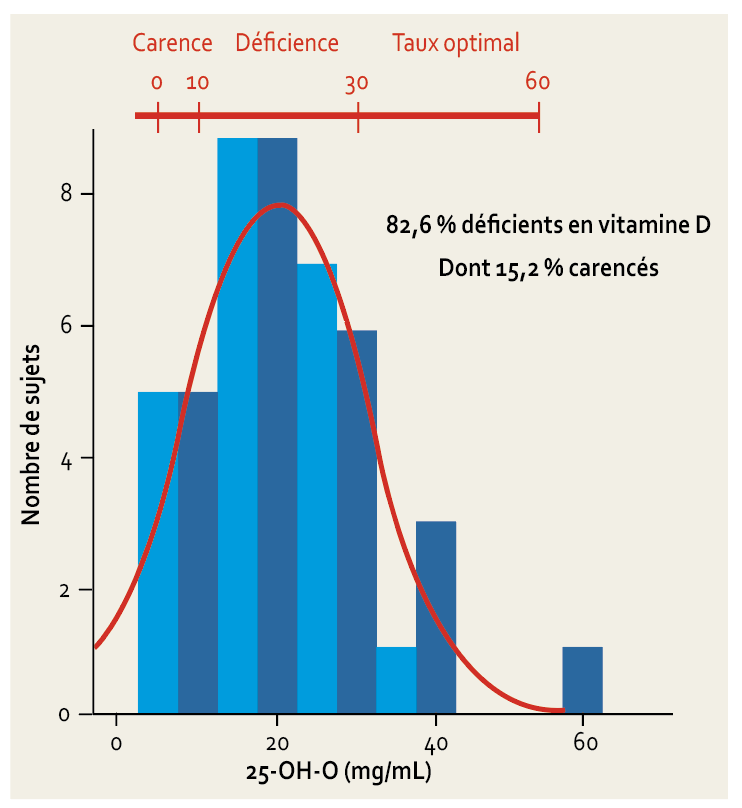
Dans une étude récente visant à évaluer la prévalence de la déficience en vitamine D dans une population de patients d’une consultation de chirurgie orale et/ou implantaire à Bruxelles, il a été montré que 82,6 % des patients sont déficients en vitamine D et 15,2 % sont carencés [3] (fig. 2).
Rôles de la vitamine D
Il a été montré que la plupart des cellules du corps possèdent des récepteurs à la vitamine D et que celle-ci est bénéfique pour les structures osseuses et non osseuses. La vitamine D joue un rôle important dans la minéralisation osseuse en favorisant l’absorption du calcium et du phosphate intestinal et en diminuant l’excrétion rénale du calcium et du phosphate. Par ailleurs, ses effets extra-osseux sont non négligeables : en effet, elle contribuerait à la réduction du risque tumoral, des maladies cardiovasculaires, du diabète et des maladies auto-immunes. Bien qu’il persiste des controverses quant à ses bénéfices, il existe un consensus sur le fait que la vitamine D aurait des effets bénéfiques globaux sur la santé [1-3].
Insuffisance en vitamine D : facteur de risque en chirurgie osseuse et implantaire
Parmi les facteurs de risque pouvant mener à un échec de greffe osseuse, de mise en place d’implants dentaires ou à un retard de cicatrisation d’une chirurgie…