M. BIOSSE DUPLAN
La cicatrisation regroupe l’ensemble des processus biologiques mis en œuvre pour permettre une reconstruction au moins partielle des tissus après un trauma. Il existe quatre types de réponse à une blessure [1]. La réparation est la cicatrisation normale des tissus chez un adulte face à un trauma. Elle correspond à la formation d’un tissu cicatriciel qui ne nuit pas à la fonction du tissu concerné. Lorsque la cicatrisation aboutit à une reconstruction ad integrum des tissus lésés, c’est-à-dire à un retour complet à l’état initial, on parle de régénération. La régénération totale après trauma est exceptionnelle. Elle survient dans certains tissus (le foie par exemple) ou chez l’embryon et le fœtus, ainsi que dans certaines espèces animales (salamandre, crabe). D’un point de vue théorique, la régénération est supérieure à la réparation, parce qu’elle permet de revenir à l’état initial. En pratique, elle est rarement atteinte et la cicatrisation d’un tissu par réparation est très souvent compatible avec sa bonne santé et sa fonction. Enfin, deux types de cicatrisation pathologique peuvent survenir. La cicatrisation « excessive » (ou hypertrophique) correspond à la formation d’une cicatrice volumineuse qui modifie la structure du tissu et qui conduit à la perte partielle ou totale de sa fonction. Les fibroses, les adhérences, les brides ou les contractures sont des exemples de cicatrisation excessive. La cicatrisation « déficiente » est à l’opposé de la fibrose ; elle existe lorsque la néoformation tissulaire est insuffisante et contrarie fortement la fonction du tissu, comme dans le cas des ulcères chroniques [2].
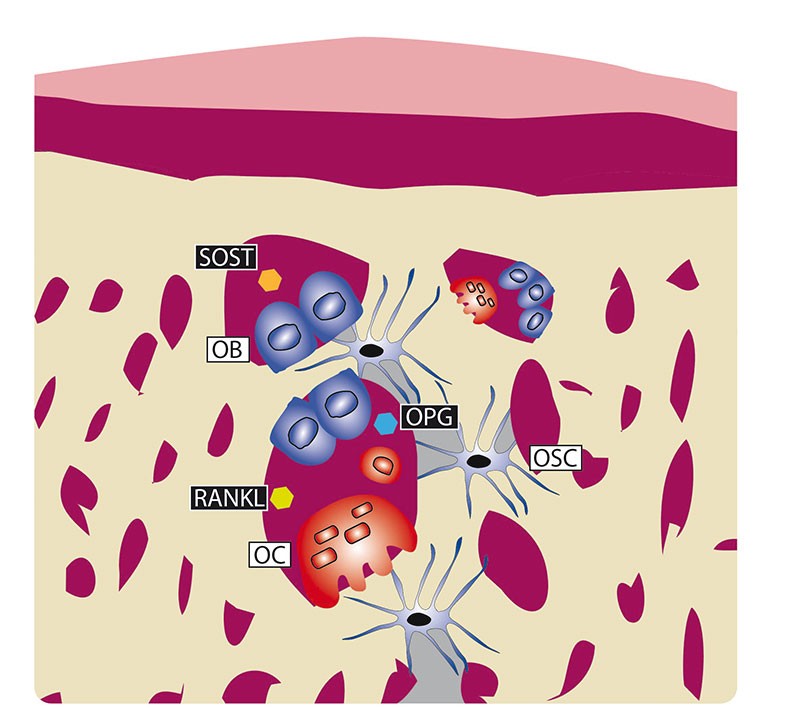
Notre pratique clinique en odontologie nous confronte quotidiennement au phénomène de cicatrisation, notamment osseuse : cicatrisation de l’alvéole après avulsion, ostéointégration d’un implant, débridement d’une lésion infra-osseuse parodontale, traitement chirurgical…