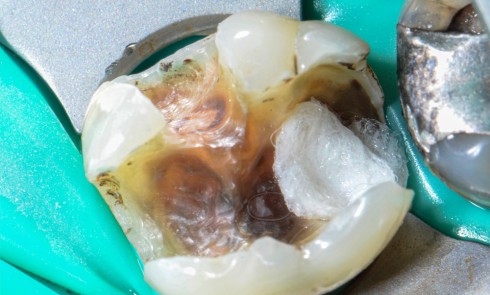
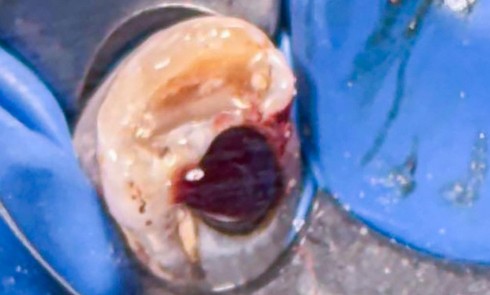
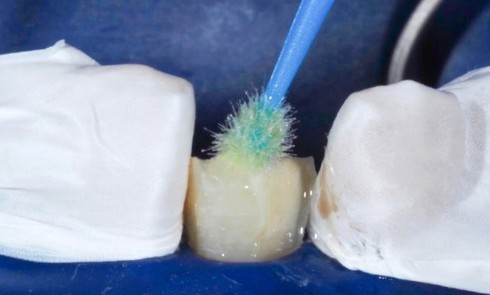
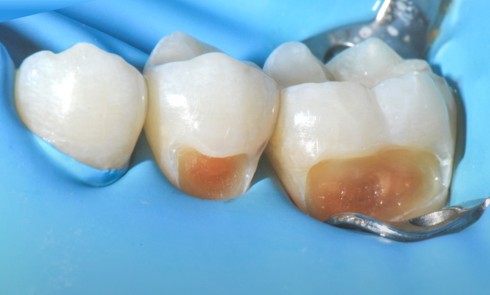
Abus, résistance, infection endodontique
En endodontie, les antibiotiques sont utiles quand il est nécessaire d’aider les défenses de l’hôte à éliminer les micro-organismes résiduels qui n’ont pu être anéantis par le traitement local adapté.
En pratique quotidienne, les cliniciens prescrivent fréquemment des antibiotiques seuls ou comme adjuvants au traitement canalaire dans l’espoir de combattre des douleurs d’origine endodontique. Ces habitudes de prescription se révèlent la plupart du temps inutiles et même dangereuses aussi bien pour la santé individuelle que collective. Elles sont empiriques et posent un vrai problème de santé publique.
La littérature clinique ne confirme pas le bien-fondé de ces pratiques et tend à montrer que dans la plupart des infections et douleurs d’origine endodontique, la prescription d’antibiotiques est injustifiée.
L’abus des antibiotiques
Les découvertes de la pénicilline par Fleming en 1928 et des sulfanilamides par Domagk en 1934 ont révolutionné la médecine en permettant l’entrée dans une ère où un grand nombre de maladies infectieuses ont pu être contrôlées. Cela a amélioré la qualité et l’espérance de vie de millions de personnes. Largement utilisés depuis la seconde Guerre mondiale, les antibiotiques ont permis un recul considérable de la mortalité associée aux maladies infectieuses comme la tuberculose ou la peste au cours du XXe siècle.
Néanmoins, ils sont trop souvent prescrits en odontologie sans aucun discernement. Cela pose problème, car ces drogues ne sont pas dépourvues de potentiels effets secondaires : réactions d’hypersensibilité, allergies, sensibilisations, colites pseudo-membraneuses, nausées, vomissements, diarrhées, inconfort gastro-intestinal, photosensibilisation, fièvres ou toxicité rénale. Mais la survenue de résistances bactériennes est de loin l’effet secondaire le plus grave et est la conséquence directe de l’utilisation fréquente et indiscriminée des antibiotiques. Dès…