Responsable scientifique : Tiphaine Davit-Béal (Université Paris Descartes)
Une pathologie mal connue des odontologistes et insuffisamment diagnostiquée
Les troubles respiratoires du sommeil (TRS) de l’enfant forment un continuum allant du ronflement simple au syndrome d’apnées obstructives du sommeil (SAOS).
3 à 10 % des enfants présentent ces troubles, soit une prévalence supérieure à celle du diabète (0,5 %) ou de l’épilepsie (0,6 %) et qui reste comparable à celle de l’asthme (14 %).
Le risque de complications neurocognitives et cardiovasculaires justifie le dépistage et le traitement du SAOS de l’enfant.
L’examen de référence est la polysomnographie (PSG) qui analyse les stades du sommeil, les mouvements respiratoires, le flux aérien et les échanges gazeux. C’est un examen hautement technique, coûteux et de réalisation difficile, donc peu accessible.
Les signes d’appel les plus fréquemment rencontrés sont :
– les ronflements (95 %) ;
– le sommeil non récupérateur (64 %) ;
– la somnolence diurne excessive (58 %) ;
– les apnées observées (56 %) ;
– la respiration buccale (51 %) ;
– l’hypersudation nocturne (18 %) ;
– les résultats scolaires médiocres (18 %) ;
– l’énurésie nocturne (9 %).
Les signes les plus évocateurs sont le plus souvent bien compris par les parents et peuvent ainsi nous être signalés.
Populations concernées
Il est classique de distinguer trois profils différents d’enfants susceptibles d’avoir un SAOS :
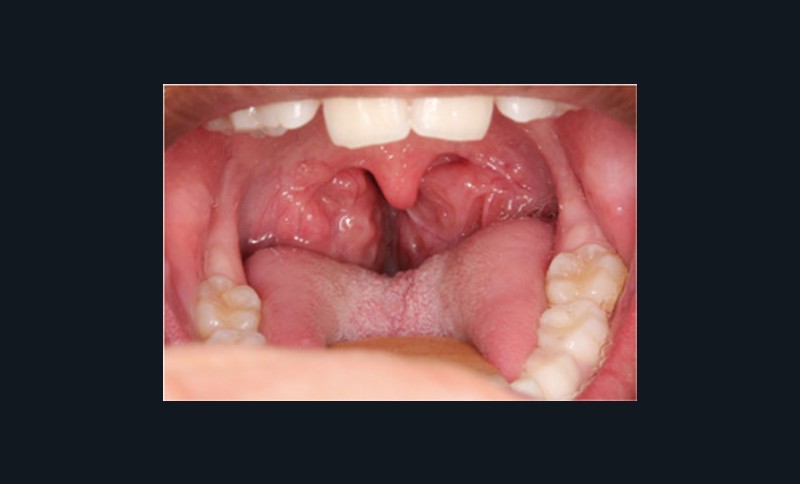
– les enfants présentant un obstacle ORL (les plus nombreux) : typiquement, il s’agit d’une hypertrophie des amygdales (tonsilles) palatines (fig. 1) ;
– l’obésité ;
– les pathologies avec malformation crânio-faciale.
Tous les enfants sont susceptibles d’avoir un SAOS à un moment de leur développement et son dépistage ne se conçoit pas sans des éléments d’orientation d’interrogatoire et un minimum d’examens cliniques.
Dépistage et diagnostic
L’examen clinique de l’enfant chez qui l’on suspecte un SAOS ne se limite pas à l’évaluation de la taille des amygdales et au rapport contenu/contenant de la cavité buccale.
On examinera le visage de haut en bas, en commençant par les yeux. La présence de cernes est un témoin direct de l’obstruction nasale.
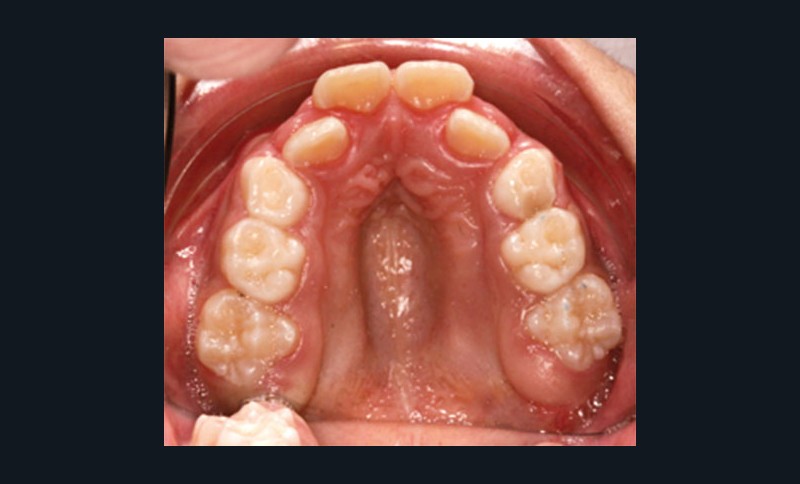
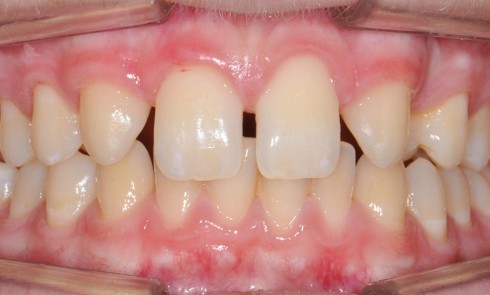
Au niveau dentaire, on évaluera la forme des arcades, la profondeur et l’étroitesse du palais, les malpositions et l’occlusion dans les trois sens de l’espace (fig. 2).
La morphologie faciale est estimée avec recherche de la symétrie, de l’équilibre au niveau des trois étages et de l’harmonie générale. On s’intéressera à la forme du profil général et notamment à la présence d’une rétrognathie mandibulaire et à l’hyperdivergence faciale ainsi qu’aux données des examens complémentaires (téléradiographies et panoramique).
Évolution
Les recherches actuelles portent sur la reconnaissance et le traitement des états les plus précoces de la maladie pour éviter l’apparition ultérieure du syndrome. Peu de progrès ont été faits dans ce domaine. Nous savons depuis au moins vingt ans que le SAOS de l’adulte a une forte composante familiale. L’étude d’enfants issus de parents apnéiques était donc logique.
Il est apparu que des facteurs anatomiques présents chez l’adulte apnéique existaient aussi chez l’enfant. Ce ne sont évidemment pas des facteurs déterminant à eux seuls le SAS, mais ils étaient facilement identifiables.
Traitements
L’adénoïdo-amygdalectomie est le traitement de première intention du SAOS de l’enfant. Ce geste est efficace dans 75 à 80 % des cas. La persistance d’un SAOS résiduel est plus fréquente chez l’enfant obèse et ceux présentant une maladie à risque de SAOS comme une trisomie 21, une malformation ORL ou crânio-faciale. Un contrôle du sommeil après chirurgie est donc conseillé chez ces enfants. Le rôle de l’inflammation dans le SAOS est à l’origine de nouvelles thérapeutiques comme les antagonistes des récepteurs des leucotriènes. L’association d’un antileucotriène à un corticoïde nasal a démontré son efficacité dans le traitement du SAOS résiduel après adéno-amygdalectomie.
Dans certains cas, l’orthodontiste peut jouer un rôle dans le traitement du SAOS résiduel de l’enfant par l’utilisation croissante d’OAM (orthèse d’avancée mandibulaire), de la disjonction intermaxillaire rapide et par les traitements de rééducation oro-faciale. Mais les études cliniques manquent pour étayer ces constatations.
Quel est l’intérêt pour le praticien ?
Il est important qu’il reconnaisse les patients susceptibles de développer un SAOS. Mieux comprendre que, sous des signes apparemment anodins que représentent le ronflement ou la ventilation buccale, peut se cacher une pathologie plus importante aux conséquences souvent minimisées.
Durant la conférence présentée au congrès ADF 2016, plusieurs aspects seront ainsi exposés.
Phénotype facial rencontré le plus souvent
Certains phénotypes faciaux prédisposeraient au risque de troubles obstructifs du sommeil ; on décrit ainsi chez près de 34 % des enfants apnéiques une rétroposition mandibulaire, une hyperdivergence mandibulaire et un palais osseux ogival et profond.
Les dysmorphoses de ces jeunes patients s’accompagnent fréquemment de malocclusions dentaires, car, d’une part, l’insuffisance de développement des maxillaires occasionne un manque de place pour les organes dentaires, et, d’autre part, l’enfant adopte une posture linguale et mandibulaire de compensation, à l’origine d’anomalies secondaires.
Disjonction intermaxillaire ou distraction maxillaire rapide (DMR)
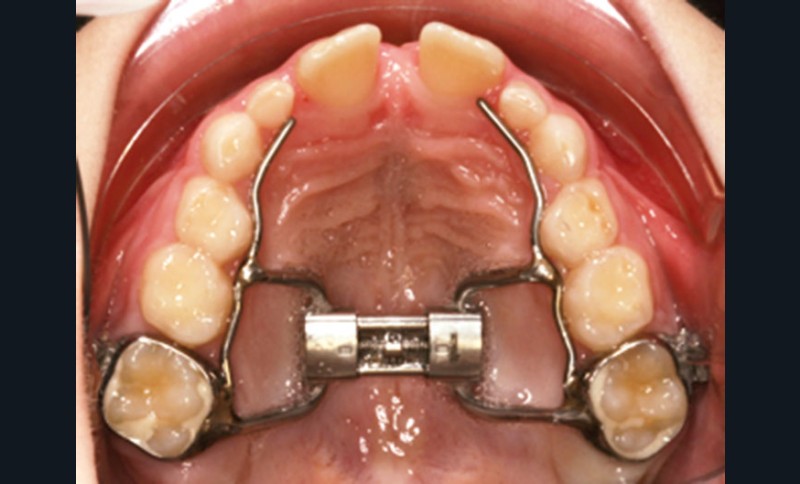
Dans les années 1960-1970, des orthodontistes, sans connaissance particulière sur le sommeil, avaient déjà rapporté des résultats cliniques positifs lors de parasomnies, en utilisant la distraction maxillaire rapide (DMR) (fig. 3), et démontré l’effet sur les résistances nasales. Les mécanismes par lesquels la DMR entraîne une formation d’os au niveau de la suture palatine, l’élargissant lors de la traction, ont été bien étudiés.
Cette technique s’est montrée très efficace chez le jeune enfant au palais dur étroit et ogival. En trois semaines, avec une expansion en moyenne de 0,25 à 0,50 mm par jour, une nouvelle formation d’os est observée, avec un effet clinique démontré sur la respiration lors du sommeil par PSG. Cette approche a plusieurs avantages, donnant non seulement plus de place au pharynx, mais surtout diminuant considérablement la résistance nasale anormale lors du sommeil. Elle permet aussi de réduire l’impact d’une déviation septale marquée, sans avoir recours à une intervention chirurgicale. En effet, le septum nasal est reconnu comme facteur de croissance crânio-faciale, et une intervention septale chez un enfant prépubertaire, difficile, avec un résultat à long terme souvent médiocre, pourrait affecter la croissance faciale. La DMR peut être réalisée au cours de la croissance de l’enfant jusqu’à ce que l’ossification complète de la suture palatine soit atteinte (entre 14 et 17 ans selon l’enfant). Mais cette intervention orthodontique a des limites : il n’existe pas de cartilage mandibulaire et la distraction du maxillaire est ainsi limitée dans son efficacité.
Rééducation de la musculature oro-pharyngée
Certains enfants peuvent présenter une dysfonction des muscles oro-pharyngés (due à des facteurs génétiques ou environnementaux). Si ces anomalies sont repérées précocement, elles peuvent faire l’objet d’une rééducation par des professionnels (kinésithérapeutes ou orthophonistes), mais aussi par des odontologistes ou même par les parents formés à ces techniques.
Un débat – E120 – Faire le point sur le SAOS
Samedi 25 novembre – 9h/10h30
Responsable scientifique : Tiphaine Davit-Béal (Université Paris Descartes)
Modérateur : Nadège Jégat (Université Paris Descartes)
Orthodontie et SAOS pédiatrique
Pascal Garrec (Chevilly-Larue)
Syndrome d’apnées obstructives du sommeil de l’enfant : point de vue ORL
Julien Briffod












Commentaires