Recommandations pour la prise en charge au cabinet dentaire
- Identifier les patients (stade de la maladie, traitements suivis…) en se rapprochant du neurologue/médecin généraliste/pharmacien…
- Prendre en considération le caractère évolutif de la maladie et adapter la prise en charge du patient selon le stade.
- Réaliser les soins au moment du pic d’activité des médicaments antiparkinsoniens (60 à 90 minutes après la prise, en début d’après-midi).
- Impliquer l’entourage du patient dans le suivi des soins et de l’hygiène bucco-dentaire du patient.
- Effectuer des rendez-vous de contrôle réguliers (tous les 6 mois).
- Réduire le stress et l’anxiété, facteurs d’aggravation des tremblements (environnement calme, présence du conjoint au besoin).
- Prendre en considération les possibles manifestations buccales (mouvements involontaires, troubles de la déglutition…) et se faire aider par l’assistante pour un travail à 4 mains.
- Prendre en considération les effets indésirables associés aux traitements médicamenteux (xérostomie) et vérifier l’absence d’interaction.
- Prendre en compte les difficultés motrices et/ou cognitives qui rendent le brossage difficile et adapter les conseils d’hygiène : brosse à dents électrique et/ou manche ergonomique, aide d’un tiers, dentifrice enrichi en fluor, application topique de fluor au fauteuil (22 500 ppm).
- Ne pas hésiter à répéter régulièrement les conseils d’hygiène bucco-dentaire.
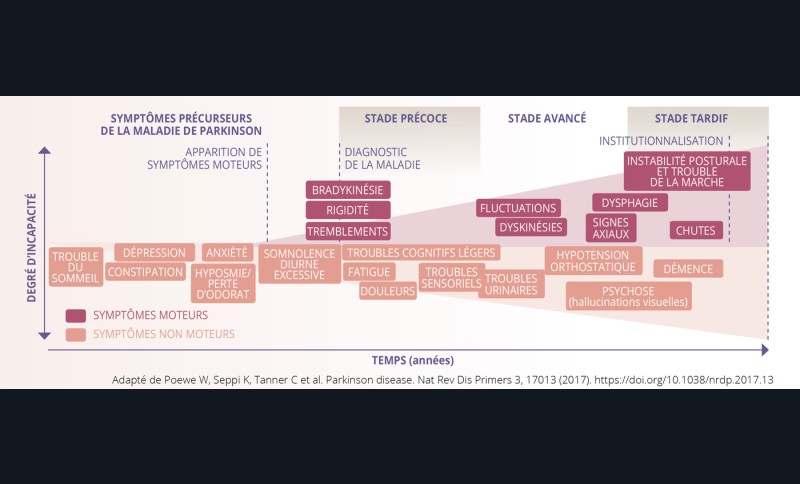
Évolution de la maladie
La maladie de Parkinson évolue schématiquement en quatre phases à durée variable.
Début
Annonce du diagnostic et mise en place d’un traitement.
État stabilisé (phase aussi appelée stade précoce)
Diminution des symptômes en rapport à une réponse au traitement.
Avancée
La maladie reprend le dessus, la réponse au traitement s’affaiblit.
Tardive
Déclins moteur et cognitif
Dépendance du patient
Manifestations (fig. 1)
Symptômes moteurs
Tremblement au repos : il est augmenté par le stress et est souvent moins sévère lors d’une activité volontaire. Il débute de façon asymétrique et est d’abord localisé aux mains puis aux bras puis aux jambes avant d’être généralisé. Avec la progression de la maladie, des tremblements de la mandibule, de la langue et des lèvres peuvent apparaître.
Rigidité musculaire : responsable de la posture fléchie caractéristique observée chez la plupart des patients.
Avec la progression de la rigidité, les mouvements deviennent :
- lents : bradykinésie,
- diminués : hypokinésie,
- difficiles à initier : akinésie.
Instabilité posturale.
Symptômes non moteurs
Troubles dysautonomiques / atteintes du système nerveux autonome :
- incontinence,
- problèmes gastro-intestinaux,
- hypotension orthostatique,
- hypersudation,
- troubles de la mastication,
- dermatites,
- hypofonction olfactive,
- troubles sensoriels,
- paresthésies.
Désordres cognitifs :
- troubles de l’attention,
- anxiété,
- dépression,
- démence,
- troubles du sommeil,
- hallucinations.
Manifestations buccales
- Dysphagie (difficultés à la déglutition)
- Xérostomie (effet indésirable des médicamentations)
- Tremblements et rigidité de la musculature oro-faciale
Traitements
Le traitement est symptomatique et ne permet pas actuellement de ralentir ou de stopper la progression de la maladie.
Mesures générales
- Exercice physique
- Soutien psychologique
- Orthophonie
Prescriptions médicamenteuses
Elles visent à compenser le déficit dopaminergique.
Plusieurs stratégies existent et peuvent s’utiliser mutuellement :
- apport de L-Dopa exogène,
- stimulation directe des récepteurs dopaminergiques (agonistes dopaminergiques),
- réduction du catabolisme de la dopamine (inhibiteurs enzymatiques),
- inhibition des interneurones cholinergiques striataux (anticholinergiques antimuscariniques),
- utilisation de voies alternatives d’augmentation du tonus dopaminergique (amantadine, méthyphénidate).
- Les troubles moteurs réapparaissent avant chaque prise (fluctuations motrices).
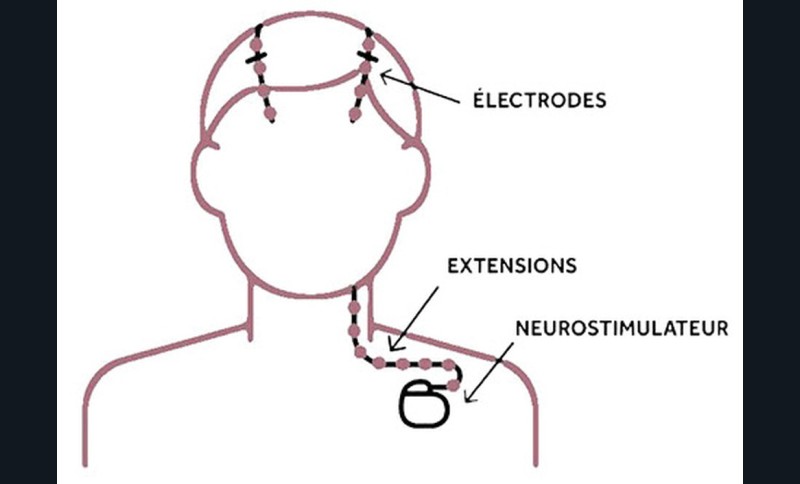
Chirurgie (fig. 2)
Implantation d’électrodes dans les noyaux gris centraux et d’un stimulateur électrique au niveau pectoral.
Symptômes suivant l’évolution de la maladie
Les patients ont en moyenne 14 symptômes après 10 ans de maladie. La réalisation d’une double tâche est parfois impossible pour eux. Marcher et parler simultanément peut entrainer une chute inopinée.
Choisir le meilleur moment pour les soins dentaires
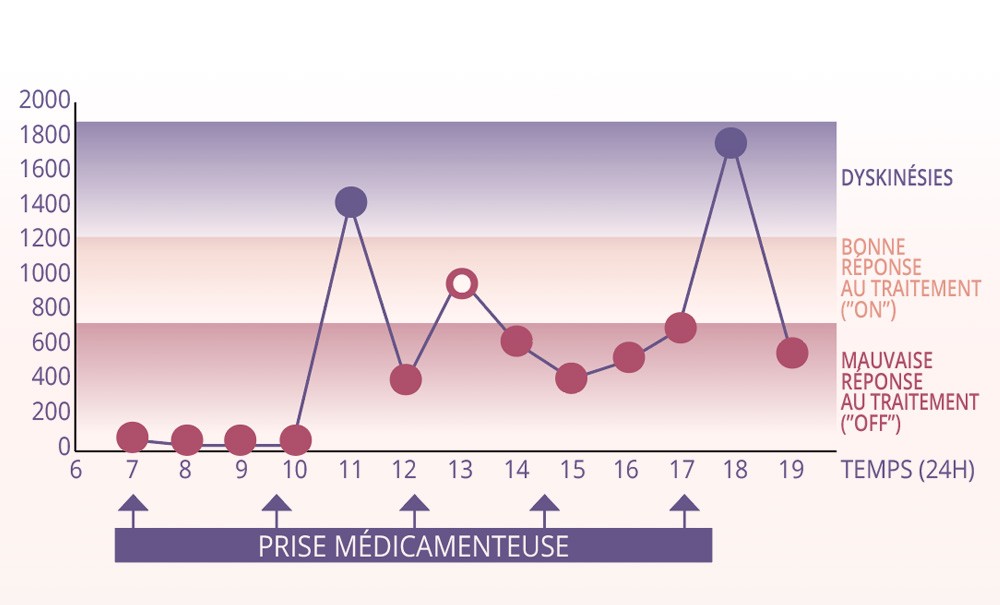
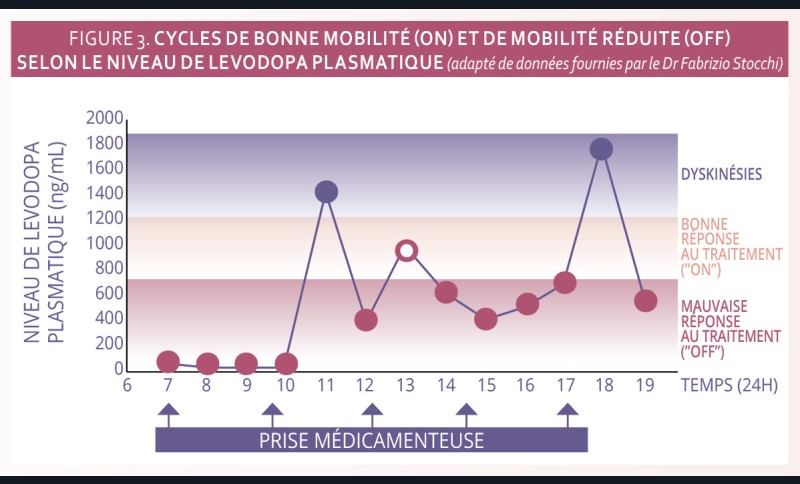
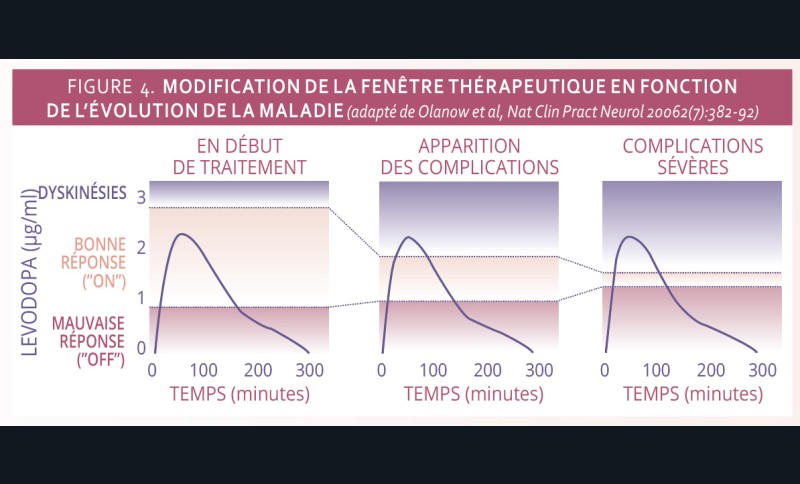
La symptomatologie motrice fluctue au cours de la journée selon la concentration de Levodopa plasmatique. Elle alterne entre des cycles de bonne mobilité (on) et de mobilité réduite (off). Lorsque le niveau de Levodopa est trop bas, le patient présente des blocages et, à l’inverse, lorsqu’il est trop élevé, des mouvements incontrôlés (dyskinésies) apparaissent (fig. 3).
La fenêtre thérapeutique (bande rose) est large en début de maladie et les variations du niveau de Levodopa ont peu d’impact sur l’état moteur du patient. Mais plus la maladie progresse, plus la fenêtre thérapeutique se réduit (fig. 4). Une bonne réponse est donc plus difficile à obtenir.
Au cours d’une journée, on remarque que le pic vers 13 heures, faisant suite à la prise médicamenteuse pendant le déjeuner, est plus faible et reste dans la fenêtre thérapeutique (fig. 3). Dans ce cas, c’est le moment le plus propice pour effectuer un soin dentaire. Cela reste bien évidemment à valider avec le patient, et diffère selon les variations interindividuelles qui peuvent exister.











Commentaires