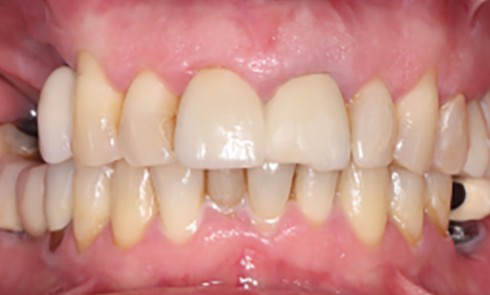
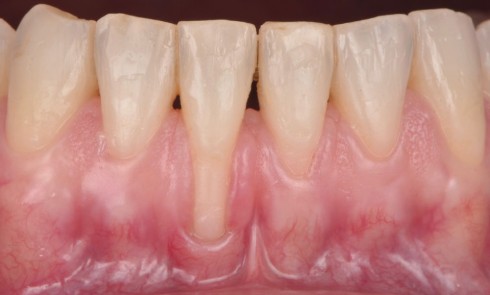
Du projet prothétique à la reconstruction osseuse guidée
Un positionnement implantaire inadapté peut compromettre le rendu esthétique et empêcher une hygiène adéquate, comme nous allons le voir à travers un cas clinique.
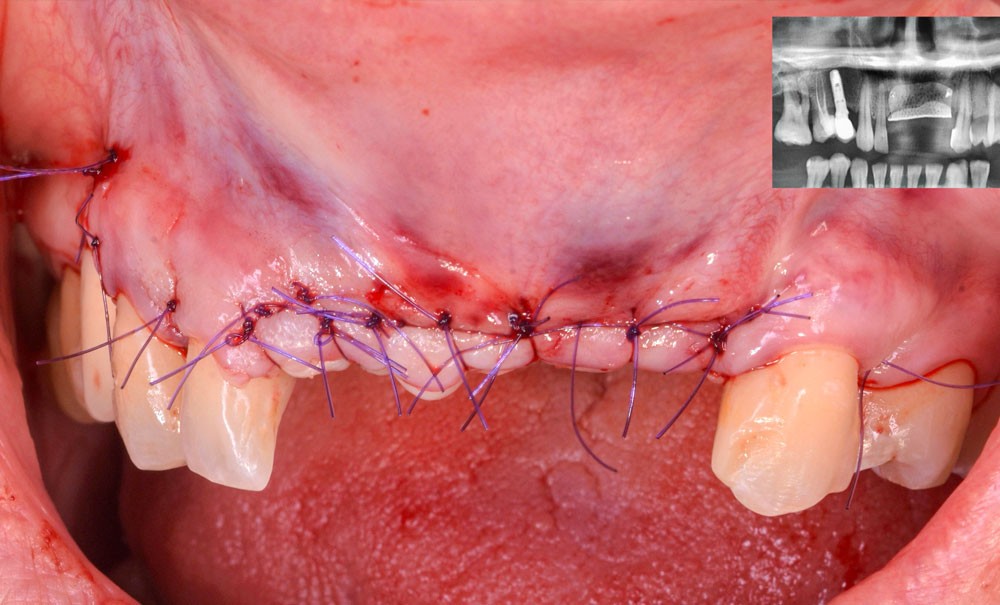
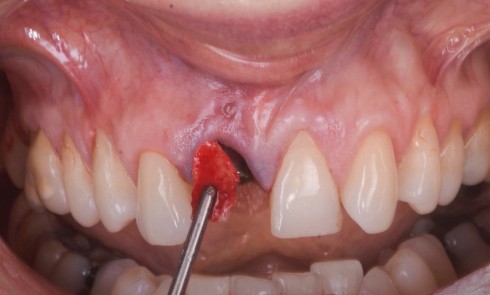
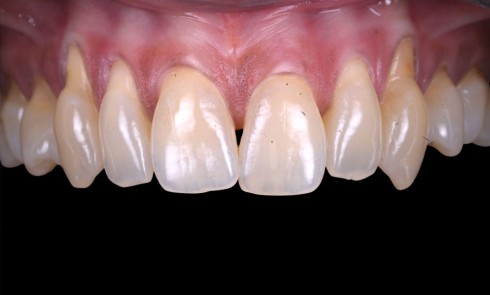
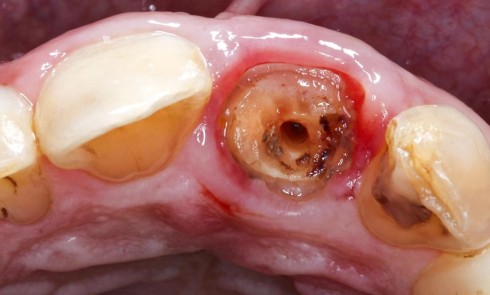
Une patiente consulte à la suite d’épisodes infectieux à répétition au niveau des implants 21-22 posés cinq années auparavant (fig. 1). L’environnement parodontal est inflammatoire, avec des tissus péri-implantaires œdématiés et violacés en lien avec un exsudat purulent à la palpation. La fausse gencive, qui compense un défaut d’émergence, entrave le nettoyage adéquat autour des implants (fig. 2). Il est bien établi que le biofilm bactérien constitue le facteur étiologique principal des péri-implantites [1]. La radiographie panoramique montre une perte osseuse autour des implants 21 et 22, confirmant le diagnostic de péri-implantite.
L’incisive centrale controlatérale en disto-version montre une perte d’attache mésiale importante sans mobilité, entraînant l’apparition d’un diastème et la disparition de la papille interincisive. Dans ces conditions, bien que la conservation de l’incisive ait été envisagée, la perte de support osseux réduit significativement le potentiel de restauration de la papille interincisive.
Explantation et gestion initiale des tissus mous
La prise en charge de cette situation nécessite l’explantation des implants. La présence de tissus inflammatoires péri-implantaires contre-indique une greffe simultanée (fig. 1, 2). Une cicatrisation muqueuse préalable favorise une fermeture sans tension de la plaie au moment de la reconstruction et évite le risque d’exposition. L’examen radiologique révèle la perte d’attache en mésial de 11, nécessitant son extraction. Le pic osseux mésial de 12 est satisfaisant et permettra un niveau de reconstruction adéquat. La perte osseuse péri-implantaire permet le dévissage des implants sans ostéotomie supplémentaire.