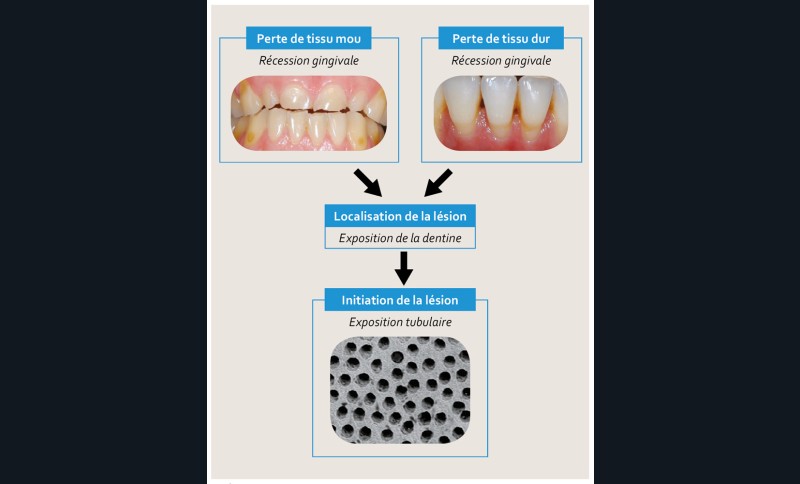
Étiologie et facteurs de risque
Pour que l’hypersensibilité dentinaire se produise, il doit y avoir une exposition de la dentine et les tubules de la dentine doivent être ouverts entre l’environnement buccal et la pulpe. Ces deux processus sont respectivement appelés localisation de la lésion et initiation de la lésion [3] (fig. 1).
Localisation des lésions
La localisation des lésions se produit aux endroits où la dentine est exposée à l’environnement buccal. Pour la dentine radiculaire, il s’agit généralement d’une récession gingivale. Ce processus se caractérise par le déplacement de la gencive marginale au niveau de la jonction émail-cément (JEC), exposant ainsi le cément à la surface de la racine, qui disparaît rapidement [4]. Les enquêtes épidémiologiques montrent que la récession gingivale est une entité commune représentant 60 à 100 % de la population adulte d’Europe occidentale [5, 6].
La récession gingivale peut se produire en cas de bonne santé parodontale comme en présence de pathologie (maladie parodontale). Plusieurs facteurs anatomiques augmentent le risque de développement de récession, notamment une épaisseur réduite d’os vestibulaire sus-jacente, une position dentaire anormale sur l’arcade et un phénotype gingival mince [7].
Il existe des preuves que la maladie parodontale et son traitement entraînent un déplacement apical du bord des tissus mous et occasionnent souvent une sensibilité, apparaissant chez environ la moitié des patients après le détartrage et le surfaçage radiculaire [8]. L’étiologie de la récession gingivale en cas de parodonte sain est fonction de différents facteurs et repose sur l’observation clinique avec les données épidémiologiques. Ces données ont associé une récession à la fréquence de brossage des dents et à des habitudes de brossage trop agressives [9]. Les données sur la présence…