Propriétés spécifiques du matériau et possibilités thérapeutiques
Les composites renforcés de fibres (CRFs) sont réputés pour avoir de très bonnes propriétés mécaniques et sont donc utilisés depuis longtemps dans des domaines techniques tels que la construction navale, l’aéronautique, l’automobile et la production d’énergie éolienne [2, 3]. Dans le domaine de la dentisterie, les CRFs ont été mis au point au début des années 1960 pour améliorer les plaques bases des prothèses [4]. Cependant, le problème majeur était l’obtention d’une liaison chimiquement stable entre les fibres et la matrice résineuse qui a nécessité, par la suite, de futurs développements. Ainsi, une combinaison chimique améliorée de la technologie des fibres et de la technologie des composites fut la première étape pour compenser les déficiences mécaniques des matériaux composites classiques à base de méthacrylates comme le retrait de polymérisation, la résistance à la fracture et la friabilité, et permettre un usage durable en odontologie.
Différences spécifiques liées aux matériaux des composites renforcés de fibres
Sur le marché dentaire, il existe de nombreux matériaux CRFs qui se différencient par l’agencement des fibres, le nombre de fibres et les types de fibres, par exemple verres à base de silicates (verre de type E (Electrical Glass), verre de type S (Strength Glass), verre de type R (Resistance-Glass) et fibres de polyéthylène [1] (tableau 1).
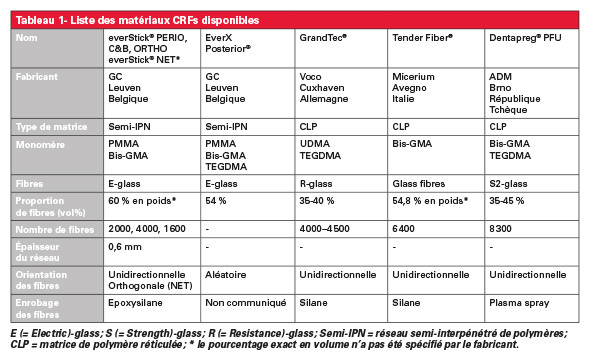
Une liaison stable entre la phase organique (matrice résineuse du composite) et la fraction inorganique (fibres) est rendue possible par la silanisation ou par le revêtement plasma des fibres [6]. La matrice composite entourant les fibres silanisées est constituée soit de monomères de diméthacrylate (par exemple bis-GMA, UDMA ou TEGDMA) qui forment, après photopolymérisation un polymère réticulé (CLP matrix) ou deux polymères (par exemple bis-GMA et PMMA) qui forment un réseau semi-interpénétré de polymères (semi-IPN) [6].
Lors d’une mise en œuvre en technique directe intra-orale, la liaison entre les composites de restauration et les CRFs est fondée habituellement sur la présence d’une couche de surface non polymérisée constituée de monomères libres appelée couche d’inhibition par l’oxygène (OIL).
Lors d’une réparation intra-orale ou lors d’une réalisation en technique indirecte, en l’occurrence assemblage au fauteuil (chairside) d’une restauration à base de CRFs, la couche d’inhibition par l’oxygène n’est plus disponible au niveau de l’élément déjà polymérisé. Dans ce cas, seuls quelques monomères résiduels possédant des fonctionnels contenus dans le matériau à base de CRFs peuvent assurer la liaison chimique entre le matériau ancien à base de CRFs et le composite de restauration. Dans de tels cas, la structure semi-IPN semble supérieure concernant le potentiel de réparation, car elle permet la diffusion de monomères dans le réseau de polymères existant [1, 6, 7]. Les matériaux qui polymérisent dans un réseau semi-IPN sont indiqués pour une utilisation clinique en dentisterie minimalement invasive, en particulier lors de l’utilisation intra-orale d’éléments préfabriqués à base de CRFs comme des tenons à ancrage radiculaire ou lorsque des réparations et/ou assemblages d’éléments à base de CRFs comme des bridges en composites renforcés de fibres (bridges CRFs) sont nécessaires.
Les matériaux à base de CRFs qui constituent un polymère réticulé (CLP matrix) après photopolymérisation sont, en clinique, particulièrement indiqués pour l’élaboration directe de restaurations à base de CRFs, par exemple des attelles de contention, des attelles post-traumatisme ou des bridges directs en CRFs.
Biocompatibilité
En clinique, les matériaux à base de CRFs sont utilisés, entre autres, comme infrastructures de bridges CRFs ou pour le renforcement d’attelles parodontales. Dans ce cas, il y a souvent peu d’espace interocclusal dans le sens horizontal ou vertical, de sorte que le matériau à base de CRFs ne peut être recouvert que d’une fine couche de composite. Par conséquent, il est possible que les CRFs entrent en contact direct avec la muqueuse buccale et la salive [8]. Le fabricant recommande de recouvrir les CRFs d’une couche de composite de restauration ou de composite fluide afin d’éviter une hydrolyse et dégradation intra-orale du réseau de polymères. En plus de l’hydrolyse liée au vieillissement du réseau de siloxane, il a été démontré que, en fonction de leur composition et du taux de conversion (DC %), les matériaux composites peuvent libérer des monomères résiduels et d’autres composants comme des initiateurs, activateurs ou inhibiteurs dans les solutions aqueuses [9-12]. Ces processus de vieillissement ainsi que le défaut de revêtement des matériaux à base de CRFs favorisent l’usure des éléments CRFs et conduisent à la libération d’ions et d’autres produits d’hydrolyse [13].
Bien que les effets d’altération cellulaire par les composites et composites renforcés de fibres à base de méthacrylates ne puissent être exclus, certaines études in vitro de notre groupe de travail sur la biocompatibilité des matériaux à base de CRFs ont montré une faible cytotoxicité de tous les matériaux à base de CRFs disponibles sur le marché à l’état nu ou recouvert [1, 5, 14].
Orientation des fibres
Lors de la planification à la mise en œuvre de concepts thérapeutiques impliquant des matériaux à base de CRFs, l’orientation des fibres est décisive pour le domaine d’indication.
Il faut faire la distinction entre :
– une orientation unidirectionnelle des fibres dans le brin (fig. 1a et b) pour l’élaboration d’attelles à base de CRFs, de contentions post-orthodontiques ou de bridges CRFs pour le remplacement unitaire de dents dans le secteur antérieur ou postérieur ;
– une orientation orthogonale des fibres dans le réseau de CRFs (fig. 2a et b) pour un renforcement interne des restaurations en composite ou attelles de contention (post-traumatiques) de dents ou renforcement/réparation de facettes ;
– une orientation aléatoire de fibres courtes dans les composites « mono-couches » utilisés comme matériau de reconstitution de moignon, par exemple pour les dents traitées endodontiquement présentant un délabrement important et “creux” (fig. 3a et b).
Domaines d’application
Les champs d’application pour les CRFs sont nombreux en dentisterie. Aujourd’hui, ils sont utilisés dans de nombreuses disciplines de la dentisterie, par exemple pour le renforcement de plaques bases de prothèses amovibles [15, 16], pour le renforcement de bridges en composite [17-25], pour les tenons radiculaires renforcés de fibres [26, 27], pour les attelles parodontales [28-30] ou les contentions orthodontiques [31], pour la réparation de facettes en céramique, ainsi que pour le remplacement semi-permanent de dents lors de l’ostéointégration d’implants [32]. De plus, les implants à base de CRFs et les matériaux de substitution osseuse à capacité ostéo-inductrice présentent une bonne biocompatibilité combinée à d’excellentes propriétés mécaniques [9, 11, 33-38].
Cas clinique d’un bridge CRF en technique directe
Anamnèse et situation initiale
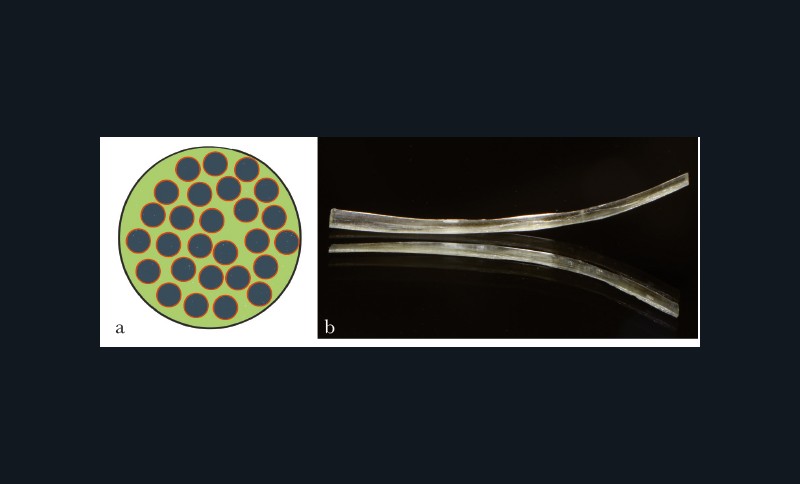
Une employée de bureau âgée de 22 ans s’est présentée dans le service de dentisterie conservatrice du département des pathologies bucco-dentaires et maxillaires à l’hôpital universitaire de Heidelberg. La patiente n’a signalé aucune pathologie systémique lors du questionnaire médical, elle ne fumait pas et ne prenait aucun médicament. Lors de l’examen initial, elle présentait un bridge 32-41, elle ne se plaignait pas de douleur, elle ne ++présentait pas de mobilité dentaire et aucune augmentation des profondeurs de sondage des dents 32 et 41 qui présentaient une réaction positive au test de sensibilité au froid à l’aide de neige carbonique. Comme la restauration existante laissait apparaître des ailettes de collage métalliques, le résultat esthétique au niveau des fines dents antérieures mandibulaires était altéré, ce qui était ressenti comme une disgrâce esthétique par la patiente (fig. 4a). Elle exprimait le souhait d’une restauration d’un faible coût, peu invasive et surtout de couleur naturelle dans ce secteur.
Plusieurs options thérapeutiques ont été expliquées à la patiente, pesant les avantages et les inconvénients. Son attention a été attirée sur le fait que les bridges CRFs n’ont fait l’objet que d’études à moyen terme (jusqu’à 4,5 ans) [39] et qu’il n’était pour cela pas possible de donner un pronostic de durabilité à long terme. D’autre part, les bridges CRFs sont peu ou non invasifs d’un point de vue clinique et permettent la préservation maximale de la structure des dents 41 et 32.
La patiente a décidé d’accepter la proposition d’un bridge CRF. La dent 31 à remplacer a été élaborée en technique intra-orale directe à l’aide de composite.
Étapes cliniques de mise en œuvre
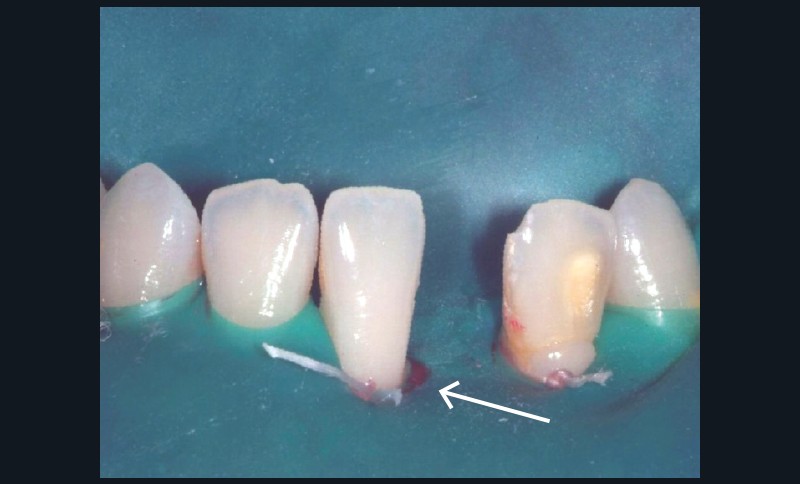
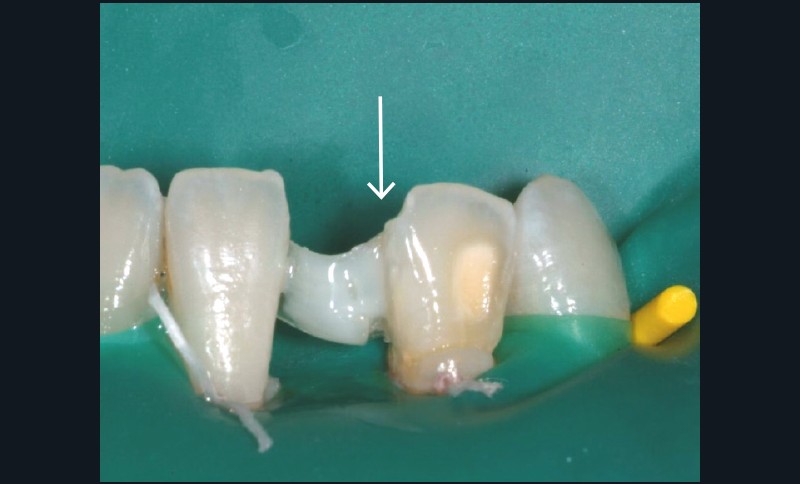
Dans un premier temps, la restauration existante a été déposée (fig. 4b). Après nettoyage et sélection de la teinte des dents, l’isolation complète des dents antérieures mandibulaires de 33 à 43 a été réalisée à l’aide d’une digue en caoutchouc et de ligatures (fig. 4c). Pour déterminer la longueur correcte du brin de composite renforcé de fibres de verre, l’espace interdentaire a été mesuré entre les faces linguales de 32 et 41 à l’aide d’une bande de caoutchouc (type Wedjets) et d’une sonde parodontale. Ensuite, les surfaces des dents 32 et 41 ont été mordancées, rincées et délicatement séchées. Un primer a été mis en place et un adhésif chargé a été appliqué sur les faces linguales et proximales et photopolymérisé. Une petite quantité de composite fluide a été appliquée sur la surface linguale de la dent 32, le brin de composite renforcé de fibres de verre a été positionné et maintenu à plat à l’aide d’une spatule de Heidemann et photopolymérisé initialement pendant 5-10 secondes. Le même traitement a été effectué sur la dent 41. Après polymérisation du brin de composite renforcé de fibres de verre qui constitue désormais l’infrastructure au comblement de l’édentement dans la région 31, l’infrastructure fibrée a été recouverte, au niveau de la zone du pontique, d’un opaqueur (Monopaque®, Ivoclar Vivadent) (fig. 4d), puis, dans la foulée, a eu lieu le modelage de l’intermédiaire de bridge en technique stratifiée (fig. 4e). La fibre a été recouverte sur toute la longueur de composite pour empêcher la pénétration d’humidité et la dégradation du matériau CRF pendant sa durée de vie intra-orale.
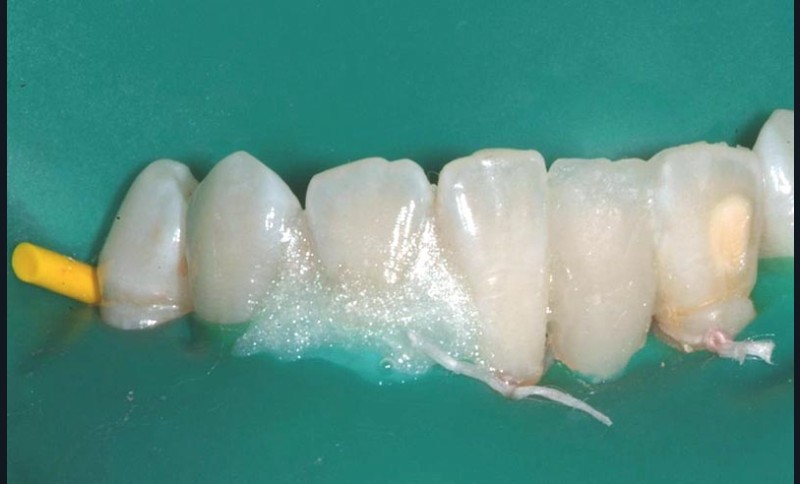
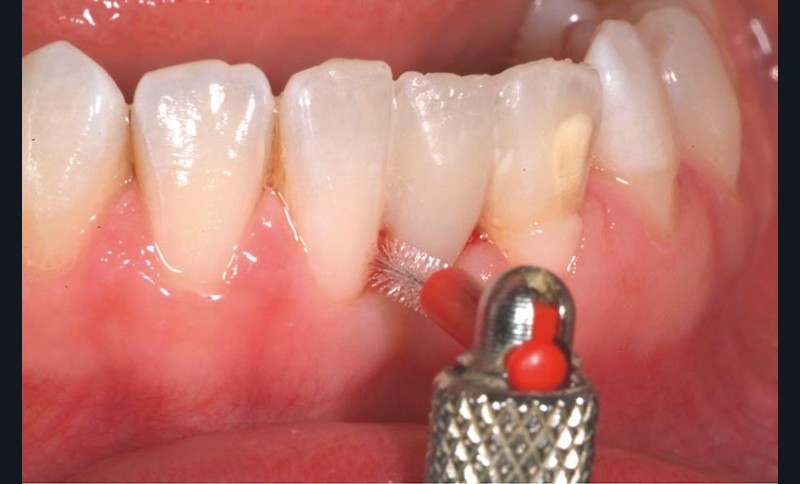
Le façonnage des espaces interdentaires et des zones de transition a été réalisé à l’aide d’une lame de bistouri en faucille (n° 12) et de rubans abrasifs de finition. Enfin, la mise en forme et le prépolissage ont été effectués à l’aide de fraises diamantées de fine granulométrie et le polissage et brillantage réalisé à l’aide de polissoirs en silicone et de brossettes (fig. 4f). En outre, un goupillon interdentaire de taille appropriée a été sélectionné pour permettre le nettoyage des espaces interdentaires 31/41 et 31/32 qui ne sont plus accessibles au fil de soie. La patiente a été formée au protocole de nettoyage (fig. 4g).
Contrôle après trois ans
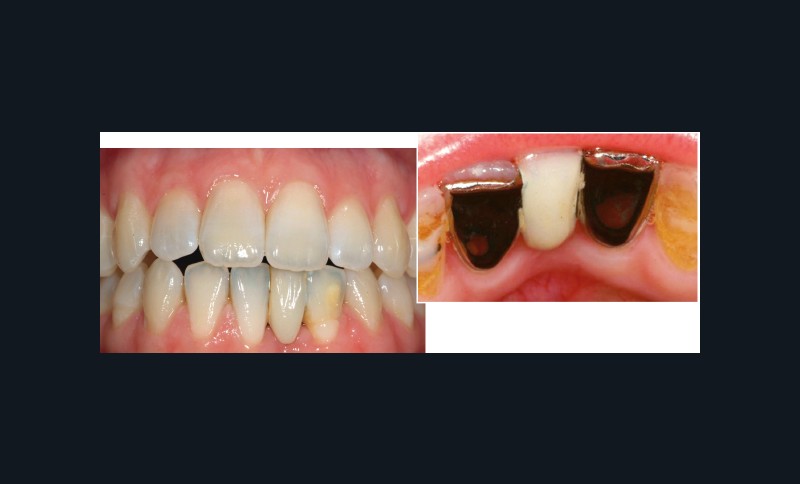
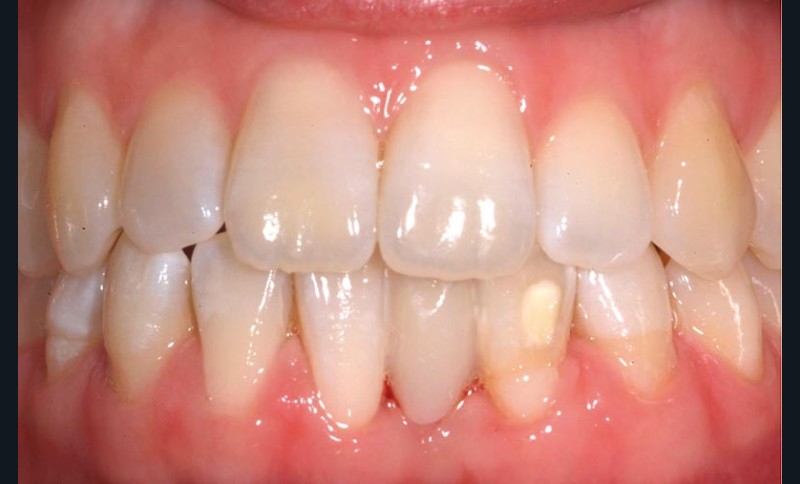
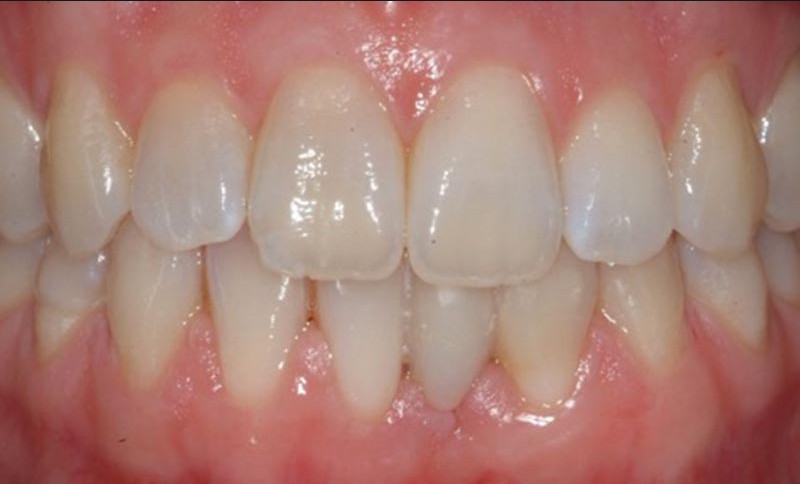
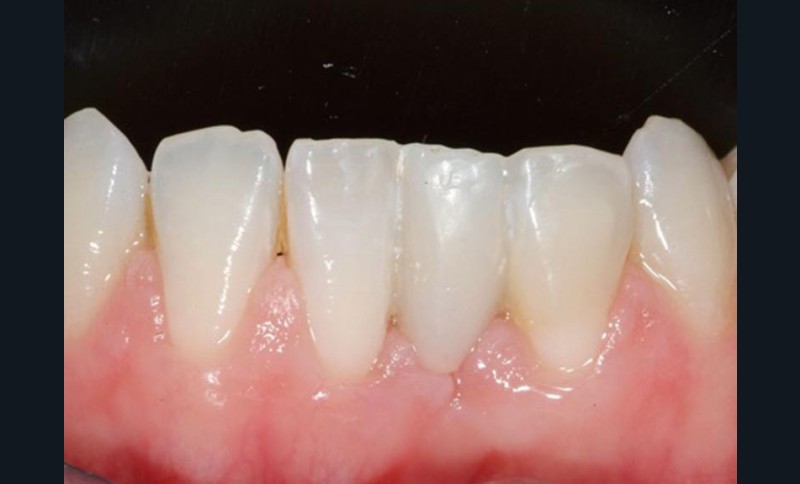
La durée d’observation est jusqu’à présent de trois ans. Il n’y a aucune différence entre la teinte et la translucidité du bridge CRF et des dents adjacentes (fig. 5a et 5b).
Le composite est adapté aux limites et s’étend de façon continue sur les tissus durs dentaires. Les limitations fonctionnelles ne peuvent pas être identifiées. La gencive environnante présente une profondeur de sondage généralisée à 2 mm et aucun saignement au sondage. L’aspect esthétique est très bon. La patiente utilise quotidiennement un goupillon interdentaire pour le nettoyage des espaces interdentaires 31-32 et 31-41.
Analyse critique
Lors du traitement de petits édentements correspondant à l’absence d’une ou deux dents avec des dents adjacentes en grande partie intactes, ce protocole de traitement présente l’avantage d’une préservation tissulaire maximale. Il est donc particulièrement adapté à la prise en charge des enfants et des adolescents. Même les patients adultes qui s’opposent, pour des raisons financières ou personnelles, à des procédures plus invasives peuvent être traités temporairement ou de façon semi-permanente par cette méthode minimalement invasive [40].
Le développement des techniques fabrication (« Technique directe » ou « technique semi-directe » [17, 25, 40]) permet l’élaboration de bridges fonctionnels, biologiques et esthétiques de haute qualité qui se rapprochent des exigences de qualité d’une restauration réalisée au laboratoire.
Les décisions thérapeutiques ultérieures ne sont pas affectées par la mise en place d’un bridge CRF. Toute autre solution thérapeutique (implant, bridge classique, bridge collé) peut être pleinement mise en œuvre à une date ultérieure.
Conclusion
Différents types de nouveaux composites renforcés de fibres peuvent être utilisés avec succès en dentisterie restauratrice à condition de sélectionner l’indication appropriée.
Les différences spécifiques des matériaux composites renforcés de fibres (semi-IPN ou CLP-matrix) sont cruciales pour les domaines d’application : les matériaux semi-IPN sont bien adaptés pour restaurations indirectes/assemblage au fauteuil (chairside) ou les réparations, les matériaux CLP sont bien adaptés pour les restaurations directes.
Les propriétés biologiques des composites renforcés de fibres ne diffèrent pas fondamentalement des composites non fibreux. Un recouvrement des matériaux CRF par du composite de restauration ou du composite fluide devrait avoir lieu avec tous les matériaux afin d’éviter une hydrolyse intra-orale et la dégradation des fibres.
Notes du traducteur
• Fibres de verre de types E, S ou R : correspond à la nature chimique du verre (boro-silicate, etc.) et définit ses propriétés physiques (résistance mécanique, propriétés électriques…).
• CLP matrix : Cross Linked Polymer Matrix : matrice de polymère réticulée.
• Semi-IPN : Semi-Interpenetrating Polymer Network : réseau semi-interpénétré de polymères.
• OIL : Oxygen Inhibition Layer : couche d’inhibition par l’oxygène.













Commentaires