Spécificités cliniques du Sahos de l’enfant
Comme chez l’adulte, le Syndrome d’apnées-hypopnées obstructives du sommeil (Sahos) de l’enfant correspond à la répétition trop fréquente de diminutions ou d’arrêts prolongés du flux respiratoire altérant les échanges gazeux et/ou de l’architecture du sommeil. Du fait de l’augmentation physiologique des évènements respiratoires obstructifs du sommeil chez l’adulte sain au cours de la vie, l’enfant sain en est quasiment exempt et les critères de sévérité du Sahos sont plus bas que ceux utilisés chez l’adulte (voir tableau 1). De même, le ronflement souvent présent en cas de Sahos est moins fréquent chez l’enfant que chez l’adulte (environ 10 % versus 30 à 50 % avant 60 ans, respectivement). Mais le Sahos n’est pas exceptionnel, avec une prévalence évaluée à moins de 5 %. Enfin, les critères de cotation des évènements respiratoires sont un peu différents de ceux utilisés chez l’adulte [1-2-3]. Ainsi, les apnées centrales sans conséquence sont fréquentes chez le nouveau-né et diminuent pendant l’enfance, et la durée d’un événement respiratoire obstructif n’est pas de 10 s, mais d’au moins deux respirations manquées, ce qui conduit à une durée < 10 s.
|
Tableau 1 : Critères de sévérité du Sahos en fonction de l’âge (basés sur l’index apnée-hypopnée (événement/heure de sommeil) [54-55] |
||||
|
< 2 ans |
2 à 6 ans |
6 à 18 ans |
Adultes |
|
|
Pas de Sahos |
< 3,2/h |
< 2,5/h |
< 2,1/h |
< 5/h |
|
Sahos léger |
< 5/h |
< 15/h |
||
|
Sahos modéré |
< 10/h |
< 30/h |
||
|
Sahos sévère |
≥10/h |
≥ 30/h |
||
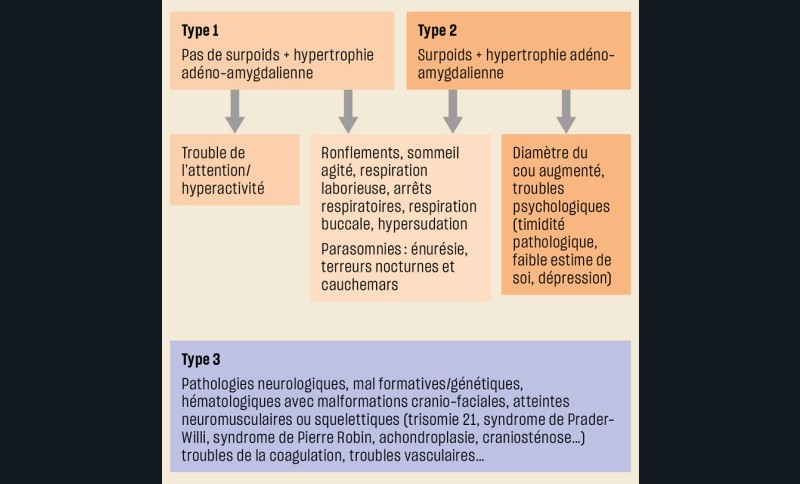
On distingue classiquement trois catégories d’enfants pouvant avoir un Sahos : les enfants sans comorbidités ou pathologies prédisposant au Sahos, les enfants obèses, les enfants ayant une pathologie pouvant être responsable de la survenue ou de l’aggravation d’un Sahos ou encore représentant un facteur de risque opératoire (fig. 1). Sont recherchés chez l’enfant, en plus des symptômes et signes d’une éventuelle maladie sous-jacente ou d’une comorbidité, des symptômes évocateurs nocturnes et diurnes (tableau 2, fig. 2). On retiendra qu’il est exceptionnel pour un enfant :
|
Tableau 2. Symptômes et signes en faveur d’un Sahos chez l’enfant par ailleurs sain. |
||
|
Symptômes nocturnes |
Symptômes diurnes |
Signes cranio-faciaux : ORL et/ou orthodontiques |
|
– Ronflements habituels – > 3 nuits/semaine – depuis ≥ 3 mois – Irrégularités respiratoires ou apnées – Respiration entravée – Respiration buccale – Position anormale de sommeil (hyperextension du cou) – Diaphorèse – Sommeil agité – Réveils nocturnes répétés – Parasomnies, bruxisme – énurésie secondaire |
– Réveils difficiles après un temps de sommeil suffisant – Céphalées matinales – Somnolence diurne – Insuffisance de la croissance staturo-pondérale – Respiration buccale – Rhinite chronique – Asthme – Allergies saisonnières – Troubles du comportement : agitation, irritabilité – Troubles de l’attention, de la mémoire, des apprentissages – Troubles posturaux (hypercyphose dorsale) |
– Hypertrophie amygdalienne/adénoïdienne – Rétromaxillie, rétromandibulie – Palais étroit, haut – Face longue – Macroglossie ou bords de langue indentés – Position de langue anormale (score de Mallampati) – Frein de langue court – Obstruction nasale – Obésité |
1. d’avoir un Sahos sans ronflements ou reprises inspiratoires bruyantes ou respiration entravée durant le sommeil ;
2. qu’avant l’adolescence, la somnolence diurne est plus rare que l’hyperexcitabilité chez l’enfant atteint de Sahos ;
3. que la cassure staturo-pondérale est un signe tardif qu’on ne devrait plus rencontrer.
Examen clinique de dépistage du Sahos chez l’enfant
L’examen clinique explore de façon systématique : les données anthropométriques, la présence d’un obstacle ORL, la morphologie cranio-faciale et l’occlusion. Il est complété si besoin par une étude du sommeil de l’enfant. Il permet de mieux orienter le diagnostic positif et d’évaluer la sévérité du Sahos.
Exploration clinique du Sahos chez l’enfant
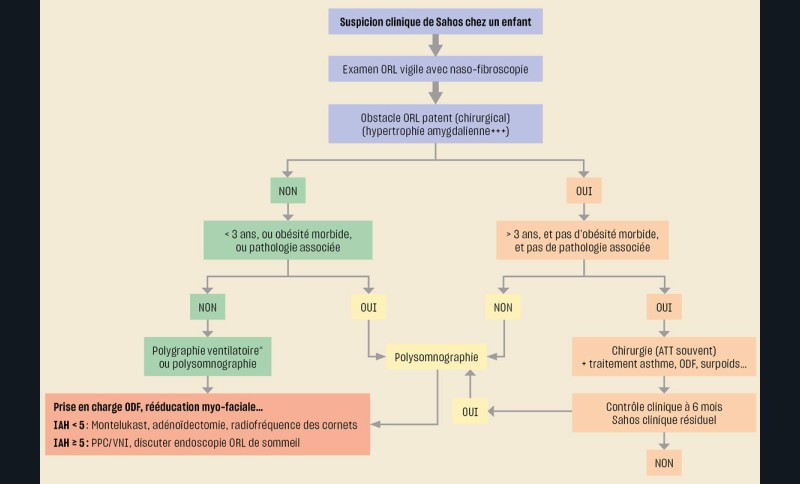
Selon que l’enfant ait ou non un obstacle ORL, soit âgé ou non de plus de 3 ans, et présente des comorbidités ou des pathologies associées, la démarche d’investigation d’un Sahos clinique n’est pas la même (fig. 3). Cependant, dans tous les cas, cette démarche repose sur l’évaluation précise de l’existence ou non d’un obstacle ORL par un médecin familiarisé à l’examen des enfants.
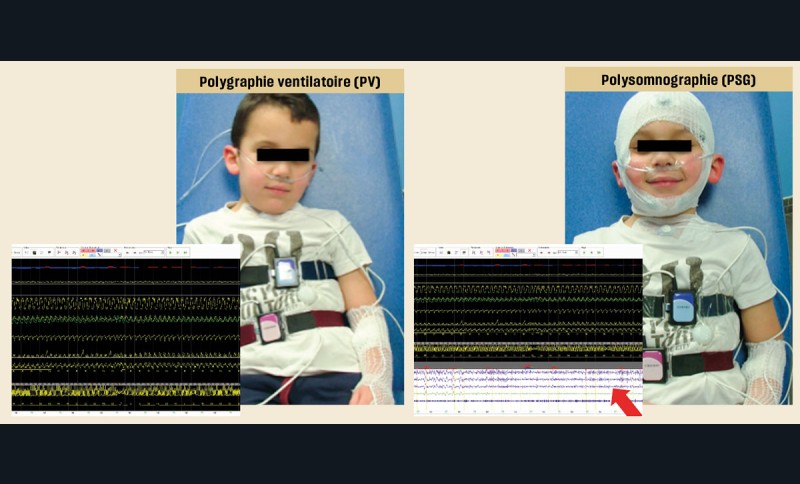
Lorsqu’un enregistrement du sommeil est nécessaire (Sahos clinique sans obstacle ou Sahos clinique avec obstacle ORL chez un enfant à risque), il est réalisé préférentiellement une polysomnographie en milieu hospitalier avec capnographie. En l’absence de facteur de risque, une polysomnographie ambulatoire ou une polygraphie ventilatoire (sans analyse du sommeil) peuvent être proposées si elles sont plus acceptables ou plus accessibles (fig. 4). Tout résultat de polygraphie ventilatoire discordant avec la clinique doit être contrôlé par un enregistrement polysomnographique.
Examen orthodontique de l’enfant
Examen exobuccal
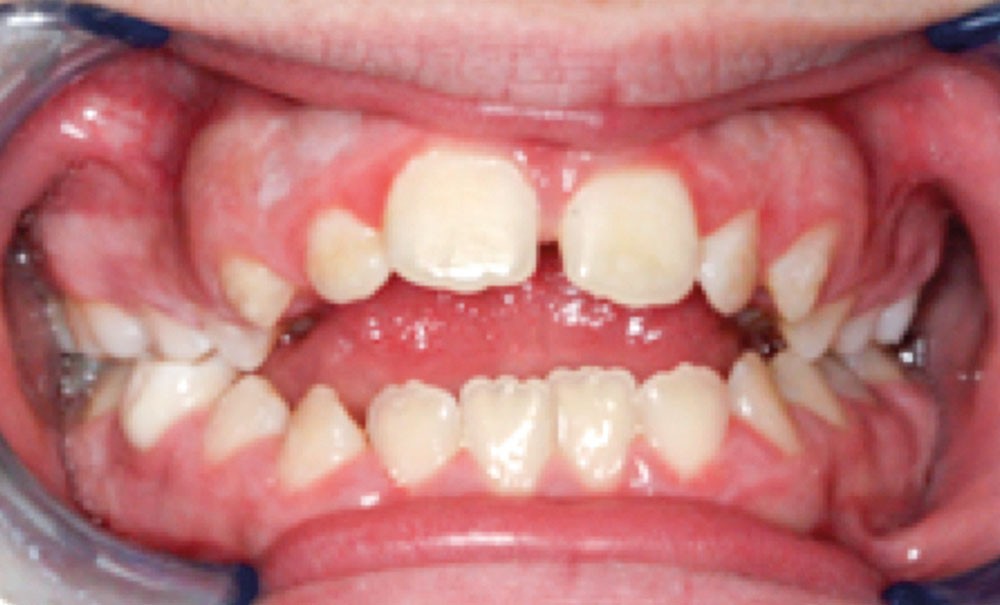
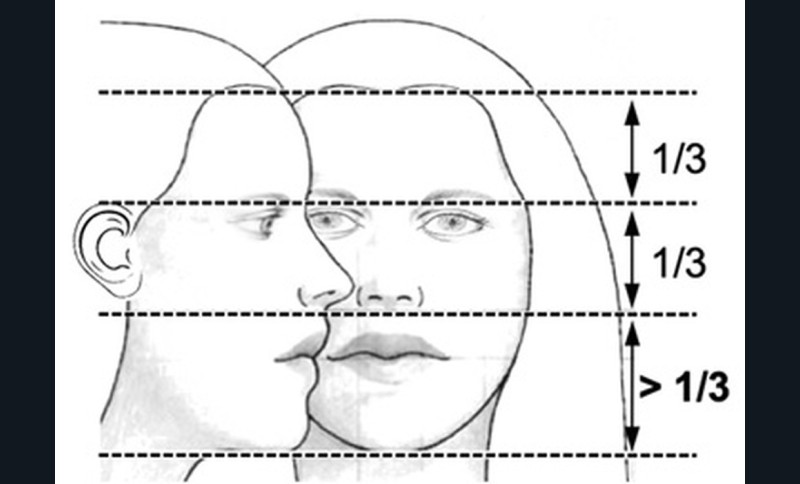
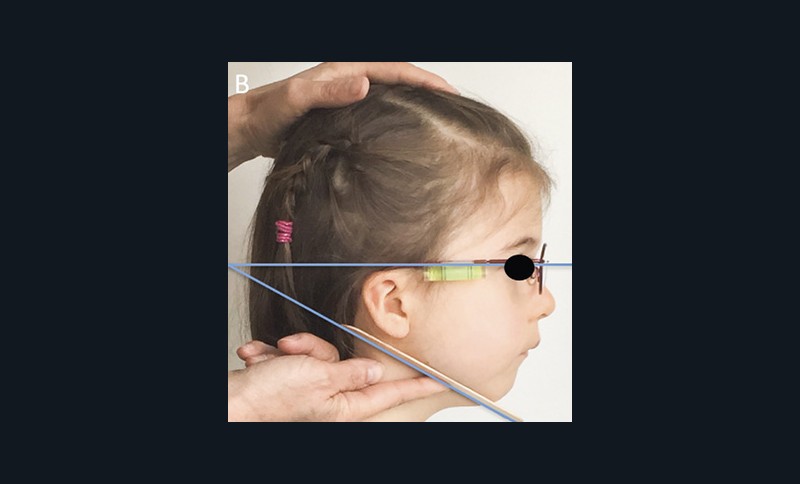
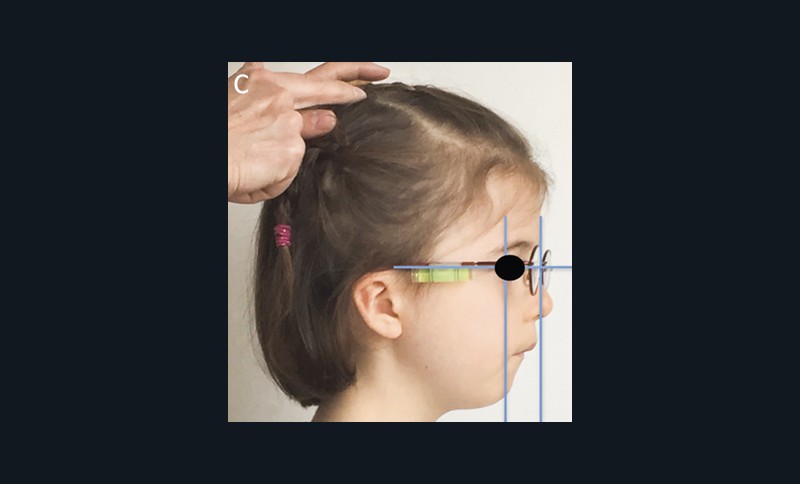
L’examen clinique orthodontique débute par un examen exobuccal de face et de profil qui permet à l’orthodontiste d’identifier certains signes d’appel du Sahos [4]. L’examen de face apprécie la forme globale du visage, la typologie et la symétrie faciale (fig. 5). Des signes caractéristiques sont souvent rapportés chez les enfants suspectés de Sahos : incompétence labiale au repos, hypotonie de la lèvre supérieure avec un angle naso-labial augmenté, visage allongé, orifices narinaires étroits et pincés et présence de cernes (fig. 6a) [5]. Ce sont des indicateurs indirects d’une obstruction ou d’un rétrécissement nasal et d’une ventilation buccale [5-6].
L’examen de profil apprécie les rapports maxillo-mandibulaires et la convexité du visage dans le sens antéropostérieur. Chez les enfants apnéiques, on note généralement la présence d’un profil convexe rétrusif avec un menton en retrait, associé à des dépôts graisseux si l’enfant est en surpoids. Une hypotonie de la lèvre supérieure, qui se traduit par un angle naso-labial ouvert, signe d’un hypo-développement maxillaire, est souvent présente [7]. Enfin, on observe parfois une contraction du muscle mentonnier associée à une occlusion labiale forcée (fig. 6b).
Examen endobuccal
L’examen endobuccal comprend une appréciation de l’ouverture buccale et de son trajet, de l’hygiène, du parodonte, du stade de dentition et de la présence de lésions carieuses. Des signes indirects de respiration buccale peuvent aussi être recherchés : bouche sèche, excès de salivation, halitose, etc.
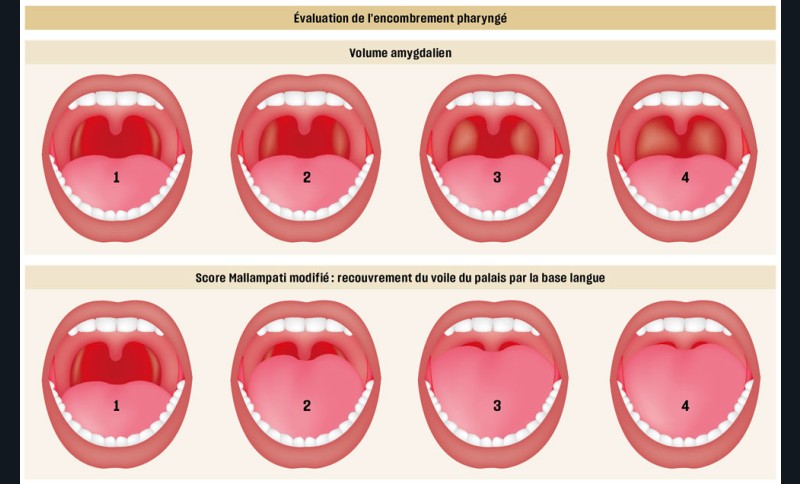
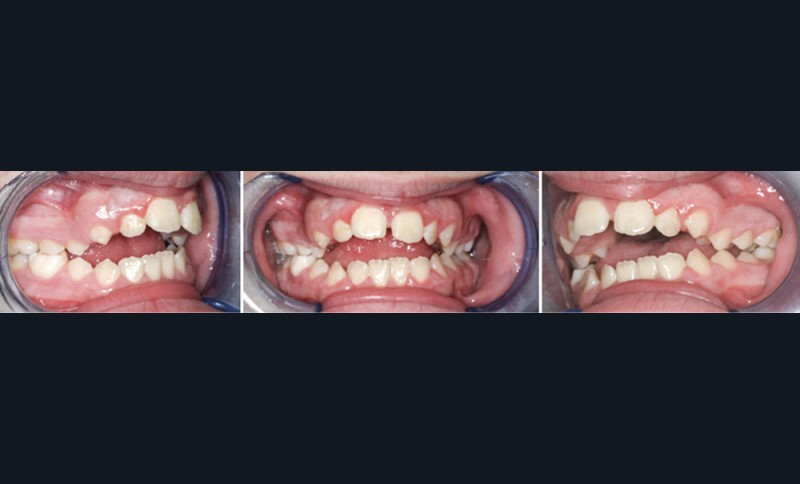
On évalue également la forme générale des arcades dentaires, les signes d’encombrement, l’occlusion dans les trois dimensions de l’espace ainsi que la posture et la mobilité linguale. Une classe II dentaire marquée, une constriction du maxillaire (endoalvéolie ou endognathie associées ou non à un articulé croisé postérieur) ainsi qu’une béance antérieure sont des signes d’appels de Sahos [8] (fig. 7). Une triade intra-orale évocatrice est souvent présente chez ces enfants : palais étroit et profond, troubles de la posture linguale (macroglossie, frein lingual court, etc.) et Hypertrophie amygdalienne (HTA) [5].
Examen radiologique
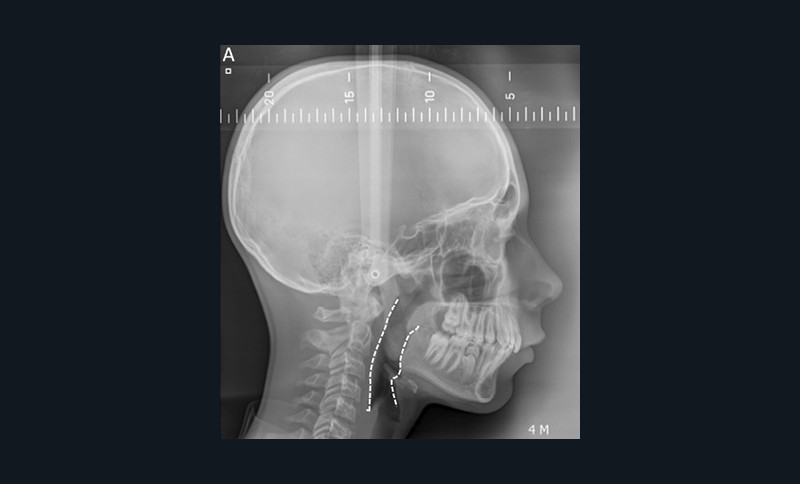
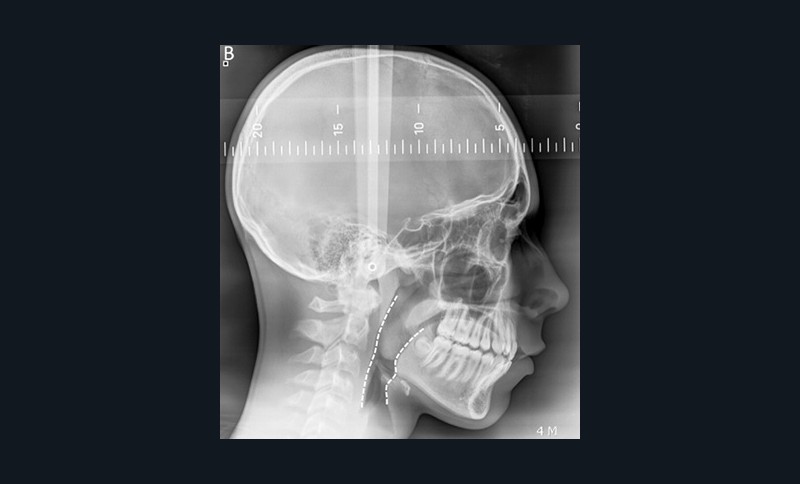
Certaines caractéristiques cranio-faciales sont associées aux troubles obstructifs du sommeil. La téléradiographie de profil évalue la présence d’un décalage squelettique antéropostérieur mandibulaire associé ou non à un décalage maxillaire. Au niveau céphalométrique, les enfants présentant un Sahos ont souvent un angle SNB diminué (rétromandibulie), un angle ANB augmenté (classe II squelettique) et une hyperdivergence faciale [5]. On peut également retrouver un abaissement de l’os hyoïde et une micromandibulie. La téléradiographie de face met en évidence une insuffisance maxillaire transversale principalement chez des patients avec une face longue et étroite et une ventilation buccale [5-9-11].
La téléradiographie de profil permet aussi, pour un praticien entraîné, d’objectiver les tissus mous des Voies aériennes supérieures (VAS), bien que leurs volumes soient mieux visualisés avec un Cone Beam Computed Tomography (CBCT) [12]. Un rétrécissement de la lumière du pharynx peut être rapproché d’un déficit squelettique et d’un risque plus élevé de Sahos. Kim et ses collègues ont proposé des mesures des voies respiratoires pharyngées, du palais mou, de la langue et de l’os hyoïde à l’aide de repères minimaux et de lignes de référence [13-14] (fig. 8).
Principe de la prise en charge thérapeutique du Sahos de l’enfant
L’existence d’un obstacle ORL pouvant être responsable du Sahos de l’enfant, conduit en général à un geste chirurgical après un avis ORL qui évalue ses indications et contre-indications. Les effets de la chirurgie sont jugés cliniquement après quelques mois et parfois par un enregistrement du sommeil en cas de récidive clinique, surtout si le Sahos préchirurgical était jugé sévère.
En cas de Sahos léger à modéré avec peu ou pas d’obstacle ORL (Sahos résiduel après chirurgie), il peut être testé un traitement médicamenteux par corticoïde topique nasal et/ou un antileucotriène (en France le Montelukast®) [15-17]. La perte de poids chez les enfants obèses a été démontrée comme efficace sur les troubles respiratoires du sommeil de ces enfants et adolescents [18]. Ce n’est qu’en cas d’absence d’indication chirurgicale et d’inefficacité des autres ressources thérapeutiques qu’un support ventilatoire nocturne sera proposé à l’enfant par une équipe expérimentée.
Thérapeutique orthodontique
Quand ?
L’orthodontiste joue un rôle essentiel de dépistage, parfois avant même d’autres intervenants de l’équipe médicale. Il est admis que l’apparition de signes cliniques, notamment nocturnes, est un indicateur pour débuter les thérapeutiques orthodontiques, quand elles sont indiquées, afin d’améliorer la qualité du sommeil et la perméabilité des VAS [19-22]. La morphologie cranio-faciale détermine également le moment du traitement orthodontique : une endognathie maxillaire ou une rétrognathie mandibulaire nécessitent un traitement orthopédique précoce afin de modifier la direction de la croissance et de permettre au squelette cranio-facial d’exprimer son potentiel de croissance [7-23-24].
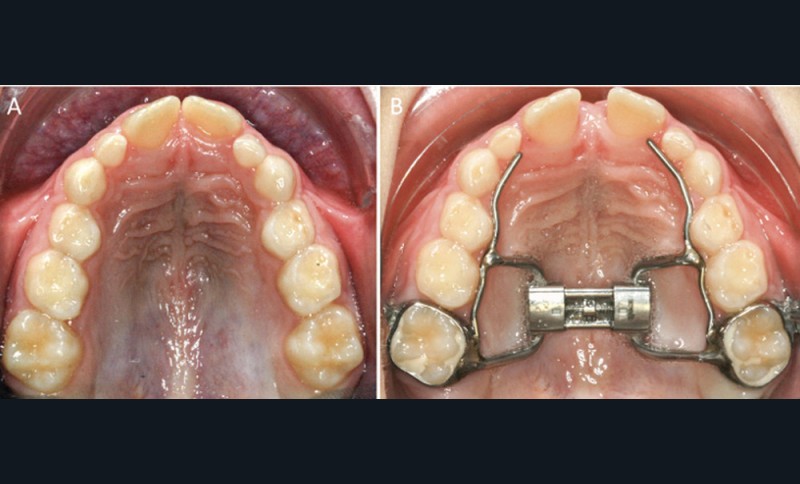
L’expansion maxillaire rapide
Les enfants apnéiques présentent souvent une insuffisance de croissance transversale du maxillaire. L’Expansion maxillaire rapide (EMR) chez les enfants en cours de croissance, par la disjonction de la suture médio-palatine, permet de corriger cette anomalie ainsi que l’encombrement dentaire associé (fig. 9). C’est une technique largement utilisée, bien acceptée par les patients et qui facilite la prise en charge ultérieure des autres anomalies orthodontiques, notamment de la dimension antéropostérieure.
C’est une thérapeutique de choix chez les enfants atteints de Sahos : elle améliorerait la qualité du sommeil à court et long terme par l’augmentation du volume des VAS (au niveau du palais et des fosses nasales) [25-26-27-28]. L’EMR, par l’élargissement du maxillaire, crée un espace suffisant pour la langue, favorisant sa position haute. Une ascension de l’os hyoïde, associée à ce changement de posture linguale après l’expansion maxillaire rapide, a été mise en évidence dans la littérature [27-29-30]. Au cours de la croissance, l’EMR pourrait s’inscrire dans un traitement orthodontique global qui vise à corriger également les sens antéropostérieur ou vertical. Enfin, et malgré son efficacité, cette thérapeutique peut ne pas traiter complètement certains patients chez qui les symptômes de Sahos ne s’améliorent pas (Villa, 2015, Guilleminault, 2011). Dans ce cas-là, des traitements orthodontico-chirurgicaux seront alors indiqués.
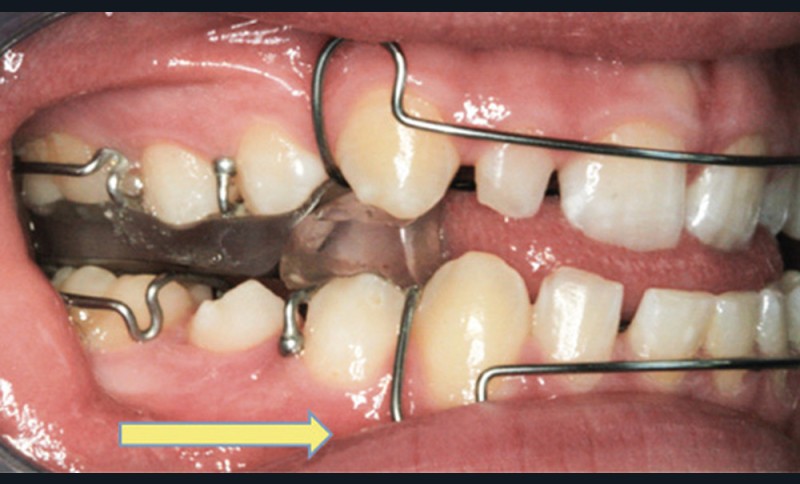
Les activateurs de croissance
Chez l’enfant en croissance, l’objectif est de corriger la rétromandibulie et de stimuler la croissance de cette dernière en la maintenant en propulsion forcée à l’aide de différents dispositifs appelés « les activateurs de croissance » (fig. 10). Ils normalisent les rapports d’occlusion en classe I molaire et réduisent le surplomb et le recouvrement. Il a été montré que le port régulier, continu ou nocturne, de ces dispositifs sur une période de six mois à un an réduit favorablement les symptômes du Sahos au niveau de l’Indice d’apnée-hypopnée (IAH), du ronflement et de l’augmentation du calibre pharyngé [18-31]. Cependant, leur utilisation fait l’objet de débats quant à la réponse de la croissance mandibulaire obtenue, celle-ci dépendant de nombreux facteurs (génétique, fonctionnel associé, âge, compliance, etc.) [31-32]. Leur utilisation sera donc à privilégier pour des enfants présentant une malocclusion de classe II par rétromandibulie associée à un Sahos [5-33].
La thérapeutique myofonctionnelle
Les différentes thérapeutiques orthodontiques destinées à améliorer les symptômes du Sahos n’ont pas d’effets sur les dysfonctions neuromusculaires associées (respiration buccale, déglutition atypique, hypotonie des muscles oropharyngés). Une Thérapeutique myofonctionnelle (TMF) est alors indiquée afin de corriger ces dysfonctions [34-37]. Celle-ci joue un rôle déterminant dans le traitement du Sahos et la prévention de sa récidive [37-38]. Elle est recommandée chez l’enfant et l’adolescent diagnostiqué Sahos une fois l’obstacle ventilatoire supprimé dès la première phase de traitement (ORL ou orthodontique) [38].
La thérapeutique myofonctionnelle est souvent réalisée par un kinésithérapeute ou un orthophoniste et consiste en des exercices destinés à renforcer les muscles oropharyngés, linguaux et labiaux, à modifier la posture linguale et à rétablir une ventilation nasale.
Sahos résiduel
Définition et prévalence
Malgré l’absence de définition claire dans la littérature, le Sahos résiduel correspond à la persistance d’épisodes d’apnées-hypopnées après traitement avec un IAH supérieur à 2 évènements/heure [39]. Selon Imanguli et Ulualp, sa prévalence est de 38 % [40]. Elle augmente chez les patients obèses (49 %), chez ceux présentant des anomalies neurologiques, développementales ou cranio-faciales (44 %), chez les adolescents (67 %), ainsi qu’en cas de Sahos initial sévère (42 %).
Facteurs de risque et physiopathologie
La persistance du Sahos peut être expliquée par la présence de certaines comorbidités (obésité, rhinite allergique, asthme), par la sévérité du diagnostic initial ou encore par la présence d’une dysmorphose cranio-faciale [41]. L’hypertrophie des cornets nasaux, une déviation de la cloison nasale, un score de Mallampati à 3 ou 4 ou le mode de vie sont aussi des facteurs explicatifs [8-42-43].
La Fédération française d’orthodontie recommande la surveillance de l’absence de Sahos résiduel à la suite d’une prise en charge orthodontique en adressant le patient traité aux autres professionnels de l’équipe pluridisciplinaire [20]. De même, la société française d’ORL recommande un enregistrement du sommeil par Polysomnographie (PSG) 3 à 6 mois après la fin de traitement, quel que soit le type de prise en charge [39]. Il est nécessaire d’adresser le patient dès que possible en cas de suspicion de Sahos résiduel, l’enregistrement du sommeil par PSG étant le moyen le plus fiable de le détecter [44].
La physiopathologie étant multifactorielle, l’adéno-amygdalectomie seule ne prévient pas toujours la persistance du Sahos chez les enfants avec ou sans comorbidités. Une meilleure compréhension de tous les éléments et de leur contribution au Sahos résiduel est nécessaire pour établir une stratégie de prise en charge personnalisée et pluridisciplinaire centrée sur la gestion des comorbidités et des facteurs de risque.
Sahos chez l’adolescent
Définition et diagnostic
Le Sahos chez l’adolescent est mal individualisé et classé comme une forme de transition entre celui de l’enfant et celui de l’adulte. Les facteurs de risque sont similaires à ceux retrouvés chez l’enfant (obésité, présence d’anomalies cranio-faciales). Le diagnostic est difficile puisque certaines de ses manifestations telles que la fatigue, la somnolence et les troubles dépressifs sont assez communs pendant l’adolescence. Comme pour le Sahos de l’enfant, le diagnostic est établi sur l’ensemble des données recueillies lors de l’examen clinique ainsi que des antécédents médicaux du patient, et il est confirmé par l’enregistrement du sommeil (PSG) [45-47].
Traitement du Sahos chez l’adolescent
La prise en charge vise à augmenter la perméabilité des VAS et à améliorer la qualité du sommeil. Les thérapeutiques sont similaires à celles du Sahos de l’enfant : adéno-amygdalectomie en cas d’hypertrophie amygdalienne, prise en charge des facteurs de risque et des comorbidités associées (obésité, asthme, rhinite allergique) [9-41-48-49]. La ventilation nocturne par pression positive continue est réservée aux adolescents avec un Sahos sévère ou quand l’adéno-amygdalectomie est non envisageable [50]. En cas d’anomalies orthodontiques, une prise en charge est nécessaire : thérapeutiques orthopédiques par EMR ou activateur en période de croissance et/ou thérapeutiques fixes par appareillage multi-attaches. En cas de dysharmonie dento-maxillaire sévère, des extractions de prémolaires peuvent être envisagées, et il n’y a pas de consensus quant à leur effet sur le calibre des VAS [51-53]. Une chirurgie maxillo-faciale d’avancée pourra également être proposée aux adolescents en fin de croissance.
Conclusion
Le Sahos de l’enfant est une pathologie fréquente et multifactorielle. Le diagnostic et la prise en charge sont pluridisciplinaires, faisant intervenir une équipe médicale comprenant ORL, pneumopédiatre, orthodontiste et kinésithérapeute maxillo-facial. Cette prise en charge vise à établir une stratégie thérapeutique personnalisée. Une surveillance à long terme est indispensable, surtout en cas de diagnostic initial sévère ou modéré ou en cas de persistance de symptômes après la prise en charge étiologique afin de dépister la présence d’un Sahos résiduel. Le Sahos chez l’adolescent constitue une entité clinique particulière et nécessite une prise en charge adaptée.










Commentaires