Parler du fluor n’est pas si simple. En raison de sa haute réactivité, il n’existe pas sous forme isolée et l’on ne devrait parler que de fluorures. En parler est souvent synonyme d’opposition (systémique vs topique, cario-protection vs fluorose), voire de polémique (protecteur vs dangereux). Ces controverses trouvent leur large place dans le débat public, notamment sur internet. Ceci provoque des incompréhensions ou des oppositions de la part de nos patients, dont certains ne veulent que du dentifrice sans fluor et/ou « fait à la maison ». D’où l’idée de partir de quatre questions principales et de tenter d’apporter des réponses en se basant sur la littérature récente et sur les dernières recommandations nationales [1, 2] et internationales [3-6].
Le fluor, comment ça fonctionne ?
En odontologie, nous utilisons des fluorures inorganiques et organiques [7]. Les fluorures inorganiques comprennent les fluorures de sodium (NaF), d’étain (SnF2), de calcium (CaF2), le monofluorophosphate de sodium (MFP) et le fluorophosphate acidulé (APF). Deux fluorures organiques, fluorures d’amines (AmF), sont disponibles actuellement : Olafluor (Elmex ; Colgate) et Fluorinol (Elgydium ; Pierre Fabre Oral Care). Tous ces fluorures agissent avant l’éruption des dents, pendant la formation de l’émail et de la dentine, et après l’éruption.
Fluor et phase pré-éruptive (couronne en formation)
Quels que soient la source et le type de fluor ingéré, les fluorures vont essentiellement aller vers les tissus osseux qui sont la principale zone de concentration du fluor. Dans une dent en formation, les ions F- vont remplacer une très petite partie des ions OH- retrouvés dans les molécules d’hydroxyapatite. Au total, les cristaux de fluoroapatite ou fluorohydroxyapatite représentent moins de 4 % des cristaux d’apatite totaux, essentiellement dans la couche externe de l’émail [7, 8]. Leur action ne peut donc se situer qu’au niveau superficiel, c’est-à-dire comparable à celle de fluorures topiques.
Fluor post-éruptif (fluor topique)
Le fluor topique comprend aussi bien les apports locaux que le fluor systémique restant dans la cavité buccale après ingestion. Il se concentre essentiellement dans la salive et dans la plaque dentaire. Quel que soit le type de fluorure arrivant dans la cavité buccale, systémique ou topique, une réaction de précipitation aboutit à l’apparition de globules de fluorures de calcium (CaF2) qui servent de réservoir de fluor (fig. 1). Suivant le type de fluor, le nombre et la taille des globules varient, de même que leur rapidité d’apparition (tableau 1) [9]. La réduction de la tension superficielle par les fluorures d’amine leur permet de se fixer plus rapidement (tableau 1) [7]. L’action principale du fluor se situe à la surface de l’émail au moment du cycle de déminéralisation/reminéralisation lors de chaque attaque acide de l’émail. Le fluor présent dans l’émail va augmenter la résistance à l’attaque acide. Le fluor présent à l’interface avec la salive et la plaque dentaire va permettre la reminéralisation rapide de l’émail attaqué avec reformation de cristaux de fluorohydroxyapatite. Le fluor présente également une action antibactérienne. Son intérêt est cependant moindre que lors des cycles de déminéralisation/reminéralisation.
|
Tableau 1. Formation de globules de fluorure de calcium après 60 secondes. Adapté de Petzold [9] |
|||
|
Solution |
Densité |
Taille |
|
|
Fluorure de sodium |
pH 4,5 |
Dense |
120-300 nm |
|
H2O |
0 |
– |
|
|
Fluorure d’amine |
pH 4,5 |
Dense |
120-300 nm |
|
H2O |
1ers globules |
60-300 nm |
|
|
Monofluorophosphate de sodium* |
pH 4,5 |
0 |
– |
|
H2O |
0 |
– |
|
* Le monofluorophosphate de sodium (MFP) ne donne de globule qu’après hydrolyse dans la salive.
Le fluor est-il dangereux ?
Le problème du risque de fluorose dentaire sera abordé dans le paragraphe suivant, traitant du fluor systémique.
La quantité optimale quotidienne de fluor ingéré telle que recommandée par l’EFSA (European Food Safety Authority) se situe à 0,05 mg/kg/24h [10]. Il existe une toxicité liée à l’apport excessif chronique ou aigu de fluor. Il s’agit le plus souvent d’un apport excessif lié à l’eau de boisson, mais le lait maternisé de certains pays, comme le Canada, est parfois fait à partir d’eau très fluorée et peut s’avérer une source importante de fluor pour le nourrisson [11]. Pour l’OMS, la concentration supérieure acceptable de fluor dans l’eau est 1,5 mg/L (1,5 ppm). Mais à ce stade, le risque de fluorose dentaire (légère) est déjà présent. Les pathologies générales rencontrées sont la fluorose squelettique et autres atteintes osseuses comme l’ostéoporose, l’arthrite et autres atteintes articulaires, l’asthénie et des troubles musculaires [12-14]. Ces problèmes sont généralement associés à une exposition à long terme à une eau de boisson très dosée en fluorures, un sol agricole très fluoré, largement au-dessus des concentrations retrouvées en Europe occidentale. Une association avec des troubles cognitifs chez l’enfant a également été décrite [11, 15-20]. Elle est essentiellement liée à une concentration élevée dans l’eau de boisson ou le lait maternisé [11, 17, 18, 20] et toucherait essentiellement l’intelligence non verbale et spatiale (PIQ) plutôt que les capacités verbales (VIQ) [11]. Elle reste discutée dans la littérature scientifique en raison du faible niveau de preuve des études et de l’association à une eau fluorée naturellement ou artificiellement [21-23]. Cela reste un problème auquel notre profession doit rester attentive. De même, les relations entre fluor et perturbateurs endocriniens dans les MIH et les fluoroses [24, 25] restent à explorer. L’eau de distribution en France est, dans la plupart des cas, à une concentration inférieure à 1 ppm et ne peut présenter un risque pour la santé générale. L’eau embouteillée peut présenter un taux supérieur à 1 ppm (tableau 2). C’est le rôle du praticien de conseiller les parents à ce niveau.
Le fluor systémique est-il intéressant ?
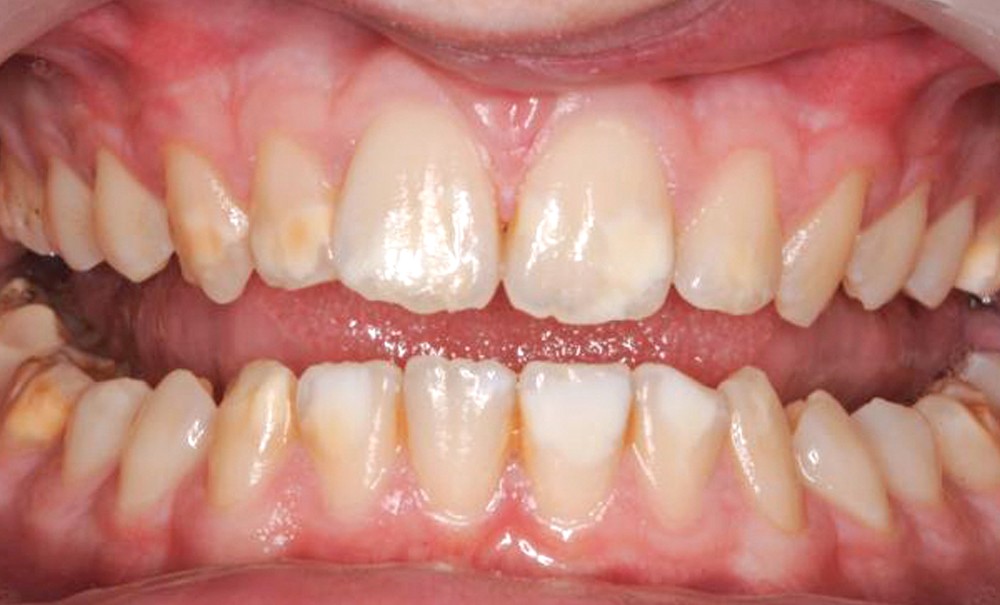
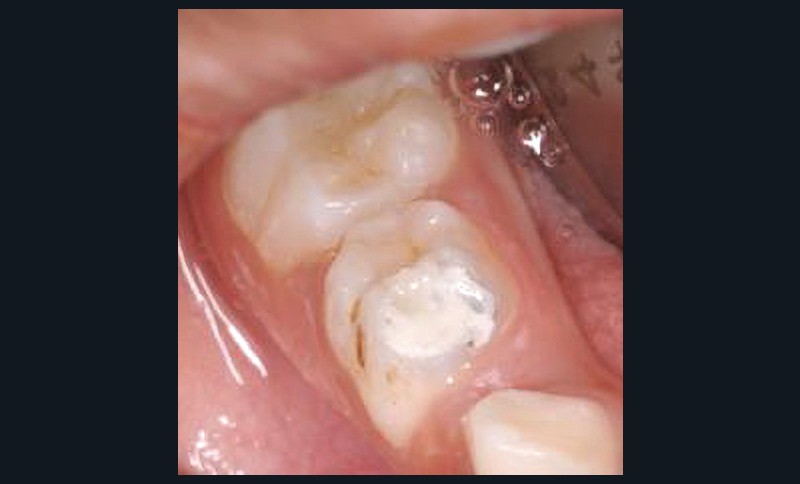
Considéré initialement comme le fluor le plus efficace dans la protection contre la carie, le fluor systémique est maintenant considéré comme intéressant uniquement par son effet topique lors de son passage en bouche. Son apport réel par l’alimentation (hors boisson) reste difficile à quantifier et paraît minime. En France, il se retrouve principalement dans certaines eaux de distribution et eaux embouteillées (tableau 2) et dans le sel fluoré. Ce dernier représenterait actuellement moins de 8 % des ventes [1, 7]. La prescription de gouttes ou de comprimés fluorés est maintenant réservée aux patients avec risque carieux chez qui la prévention par fluor topique n’est pas possible [1, 3]. La recommandation est de 0,05 mg/kg/24 h avec un maximum de 1 mg/24 h, soit 0,5 mg/24 h pour un enfant de 10 kg et 1 mg/24 h à partir de 20 kg [1]. Un bilan des apports en fluor est nécessaire avant toute prescription. L’ingestion de dentifrice peut représenter une source de fluor systémique. Le taux de dentifrice ingéré peut aller jusqu’à 80,54 % chez les 1-3 ans [26, 27], mais ces quantités ne posent pas de problème pour la santé générale du patient s’il n’y a pas d’autre source d’ingestion importante de fluor en parallèle. Il est donc important que le dosage et la quantité recommandés de dentifrice (trace jusqu’à 3 ans à 1 000 ppm, puis petit pois après) soient respectés. D’autre part, le brossage des dents doit être réalisé ou supervisé, selon l’âge, par un adulte. La fluorose dentaire des incisives et premières molaires permanentes survient pour un apport en excès entre la naissance et l’âge de 4 ans, le risque le plus élevé se situant selon les auteurs entre 0 et 2 ans ou 1 et 3 ans [1, 28-30]. En France, la survenue reste peu fréquente et les répercussions esthétiques, peu marquées (fig. 2). Une fluorose dentaire des prémolaires et secondes molaires suppose une exposition en excès entre 5 et 8 ans [1].
|
Tableau 2. Teneur en fluor (mg/ml) des principales eaux embouteillées de concentration en fluor supérieure à 1. Adapté de Droz et al [1]. (Sources : Étiquettes produit, sites internet) |
|
|
Désignation commerciale (ou à défaut marque) |
Concentration en Fluor (ppm : mg/L) |
|
Concentration entre 1 et 1,5 mg/L |
|
|
Arcens |
1,2 |
|
Badoit rouge ou verte |
1,2* |
|
Saint Amand (source Clos de l’Abbaye) |
1,3* |
|
Vauban |
1,3 |
|
Faustine |
1,4 |
|
Concentration > 1,5 mg/L |
|
|
Chateldon |
2,2 |
|
Quézac |
2,3* |
|
Saint Antonin |
2,7 |
|
Chateauneuf-les-Bains |
2,7 |
|
Orée du Bois |
2,8 |
|
Parot |
3,7 |
|
Vichy Célestins |
6,1 |
|
Eau de Sail |
6,5 |
|
Vichy Saint-Yorre |
8,9 |
* Concentration d’après étiquette. italique : eau gazeuse
Quel fluor topique dans notre pratique ?
L’action du fluor appliqué localement est reconnue depuis plusieurs décennies comme étant la plus importante [31]. L’efficacité maximale est obtenue lors d’apports réguliers en petite quantité. Les produits fluorés dont la concentration est supérieure à 1 500 ppm nécessitent une prescription de la part du praticien pour pouvoir être délivrés aux patients. L’action du praticien se déclinera en conseils, prescriptions et réalisation d’actes cliniques professionnels.
Fluor topique dans les conseils et prescriptions
La présence de fluor dans le dentifrice permet une diminution significative du risque carieux (fraction préventive augmentée) (tableau 3).
|
Tableau 3. Taux de prévention de la carie (Fraction préventive) des différents topiques fluorés en comparaison à des placébos. Adapté des recommandations du Collège des Enseignants en Odontologie Pédiatrique [1] |
|||
|
Fluors topiques |
Concentration en ppm |
Fraction préventive |
|
|
Dentifrices |
Cosmétiques (délivrables sans prescription) |
450-550 |
8 % |
|
1 000-1 250 |
22 % |
||
|
1 000-1 450 |
31 % |
||
|
Médicaux (> 1 500 ppm) |
2 400-2 800 |
36 % |
|
|
Vernis |
/ dents temporaires |
> 22 600 |
37 % a |
|
/ dents permanentes |
> 22 600 |
43 % b |
|
|
Gels |
5 000-12 300 |
21 % |
|
|
Bains de bouche |
230-900 |
27 % |
|
a sur dents temporaires
b sur dents permanentes
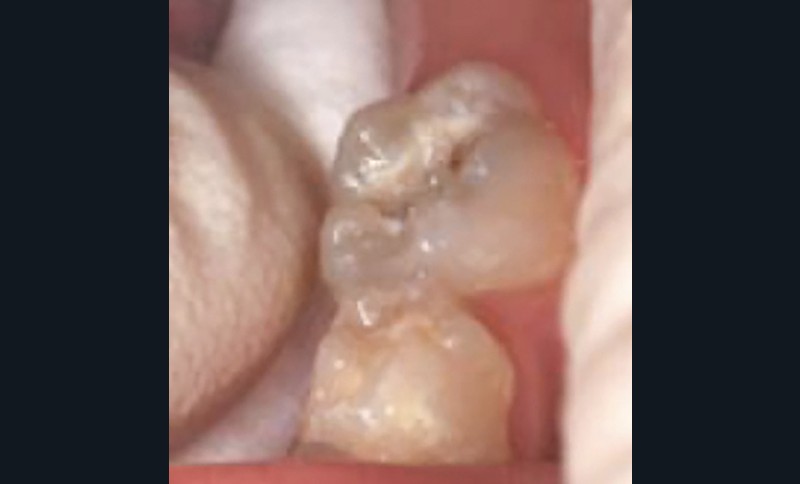
Le dentifrice reste le moyen le plus simple pour permettre l’apport régulier de fluor au contact de la dent. L’efficacité augmente avec la concentration. Les dentifrices peu dosés, autour de 500 ppm, ne sont pas (assez) efficaces. Dans les cas courants, ce sont les dentifrices dont les concentrations de fluor vont de 1 000 à 1 450 ppm qui doivent être conseillés aux patients (fig. 3 et 4 ; tableau 4).
|
Tableau 4. Dentifrices contenant des fluorures dosés à 1 000 ppm (liste non exhaustive) |
|||
|
Catégorie de fluor dans le dentifrice |
Fabricant / Distributeur |
Molécule |
Âge * |
|
Fluorure d’amine |
|||
|
Elmex dentifrice enfant |
Colgate |
Olafluor |
3-6 ans |
|
Elgydium dentifrice éducatif ** |
Pierre Fabre Oral Care |
Fluorinol |
À partir de 7 ans |
|
Elgydium Kids Emoji arôme fraise |
Pierre Fabre Oral Care |
Fluorinol |
3-6 ans |
|
Fluorure inorganique |
|||
|
Mon premier |
Buccotherm |
NaF |
2-6 ans |
|
Mirafluor enfants |
Hager & Werken |
NaF |
0-6 ans |
|
Dentifrice à la fraise Bio |
La Rosée |
NaF |
À partir de 1 an |
|
Lilikiwi dentifrice |
Lilikiwi |
NaF |
3-6 ans |
|
Dentifrice Fraise UFSBD |
Papilli |
NaF |
3 à 6/7 ans |
|
Oral B Kids Dentifrice *** |
Procter & Gamble |
NaF |
3 ans et plus |
|
Signal dentifrice enfants Kids |
Signal |
NaF |
3-6 ans |
|
Signal Bio dentifrice Kids enfants |
Signal |
NaF |
3-6 ans |
|
Gum Kids |
Sunstar |
NaF |
3 ans et plus |
|
Daily baby |
Tepe |
NaF |
0-2 ans |
|
Fluocaril Kids |
U.Labs |
NaF |
3-6 ans |
|
Dentifrice enfant Bio (gel) |
What Matters |
NaF |
Dès 6 mois |
* Âge indiqué sur l’emballage, ou sur le tube ou sur internet.
** Il existe 2 formes de ce dentifrice : avec coloration de plaque (dès 7 ans) et avec changement de teinte (dès 3 ans).
*** 1 100 ppm de fluor.
Ce tableau ne prend pas en compte les autres composants de ces dentifrices qui peuvent éventuellement être discutés par les patients.
Certains de ces dentifrices ont un goût fruité qui peut être associé à plus d’ingestion de la part des enfants.
NaF : Fluorure de sodium
La quantité et/ou la dose varient avec l’âge et le risque carieux pour les plus jeunes (fig. 5 ; tableau 5). La recommandation est toujours de deux brossages par jour. Le brossage doit être réalisé par les parents jusqu’à 3-4 ans, puis progressivement réalisé par l’enfant sous la supervision des parents jusqu’à l’âge de 8 ans [1]. Lorsque le risque carieux est important, il est possible de prescrire des dentifrices médicaux : 2 400-2 800 ppm à partir de 10 ans (Fluocaril 250) et 5 000 ppm à partir de 16 ans (Duraphat dentifrice). Il existe un dentifrice à concentration 13 500 ppm (Fluodontyl 1350), créé pour les patients ayant subi une irradiation de la face, en prévention de l’ostéoradionécrose. Le taux de dentifrice ingéré augmente avec les dentifrices aromatisés [32, 33]. Les faibles quantités administrées chez les plus jeunes, trace ou grain de riz et plus tard petit pois (fig. 5), permettent d’éviter le risque de fluorose dentaire lié à l’ingestion du dentifrice, tout en gardant une concentration efficace de fluor (1 000 ppm).
|
Tableau 5. Concentration (en ppm) et quantité de dentifrice recommandées en fonction de l’âge et du risque carieux. Adapté des recommandations du Cercle des Enseignants en Odontologie Pédiatrique [1] et d’autres recommandations nationales et internationales [2-6] |
||||
|
Âge |
Sans risque carieux |
Avec risque carieux |
||
|
Concentration |
Quantité |
Concentration |
Quantité |
|
|
6 mois – 3 ans * |
1 000 ppm |
Trace a [1,2,5,6] Grain de riz [3-5] |
1 000 ppm |
Petit pois dès 2 ans |
|
3 – 6 ans ** |
1 000 ppm |
Petit pois [1-6] |
1 450 ppm |
Petit pois |
|
6 – 10 ans |
1 450 ppm |
1/3 à 1/2 b |
SI |
SI |
|
10 – 16 ans |
1 450 ppm |
SI |
2 400-2 800 ppm |
SI |
|
> 16 ans |
1 450 ppm |
SI |
5 000 ppm |
SI |
* 6 mois – 2 ans pour l’EAPD (European Academy of Paediatric Dentitsry) [3, 4].
** 2 – 6 ans pour l’EAPD [3,4].
a Trace dans la largeur de la brosse à dents.
b Un tiers à la moitié de la longueur de la brosse à dents.
SI : Sans indication particulière dans les recommandations.
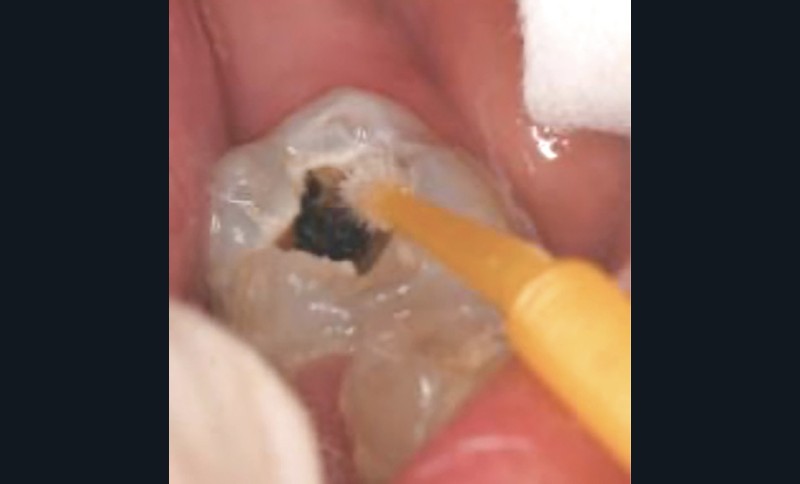
Hors suivi de radiothérapie anticancéreuse (non traité ici), la prescription de gels fluorés ou de produits contenant du fluor (phosphopeptide de caséine-phosphate de calcium amorphe : CPP-ACP + fluor) concerne essentiellement la prévention des lésions carieuses, la reminéralisation de l’émail ou la prise en charge de sensibilités dentaires (fig. 6). Ils sont à utiliser en seconde intention quand l’application de vernis fluoré n’est pas possible ou non efficace. Les gels fluorés les plus efficaces sont soumis à prescription et ne sont applicables que lorsque l’enfant sait cracher (après 6 ans). Les bains de bouche fluorés peuvent représenter une alternative aux gels et une aide lorsque le brossage est difficile (traitement orthodontique multibague), après l’âge de 6 ans. Il n’existe pas de réel protocole (bains de bouche sur quelle période de temps ? À quelle régularité ?). L’efficacité est proportionnelle au nombre de bains de bouche effectués, meilleure sous supervision (parent ou enseignant), pour une durée d’au moins une minute de bain de bouche à chaque fois. La prescription et l’application d’agents à base de fluorure d’étain et de tétrafluorure de titane se sont également montrées efficaces dans la prévention de l’érosion et de l’érosion-abrasion dentaire [34].
Fluor topique et actes professionnels
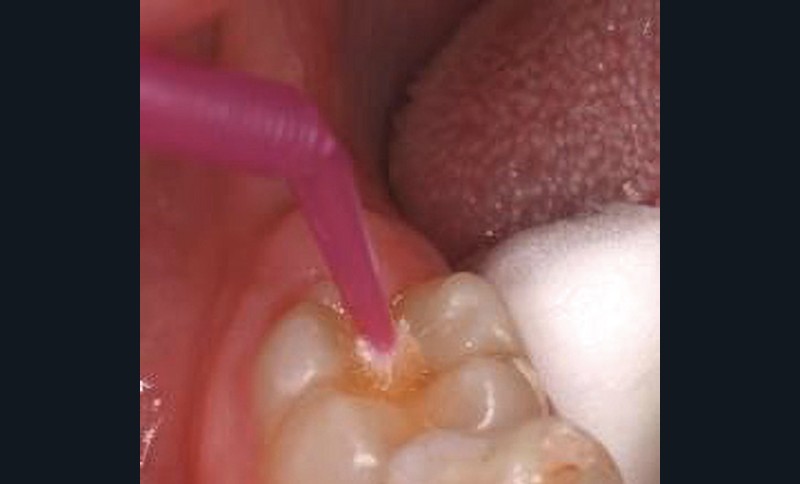
Les gels peuvent également être appliqués au fauteuil. L’application de vernis fluoré à 22 600 ppm reste cependant l’acte professionnel principal (fig. 7). L’efficacité du vernis est très élevée, plus élevée pour les dents permanentes que temporaires (tableau 3). Sa prise en charge (acte opposable dans le cadre de la CCAM) est maintenant acquise en France, pour deux applications par an, à partir de l’âge de 3 ans et jusque pour le jeune adulte (24 ans en 2024). En cas de risque carieux élevé, quatre applications sont possibles, mais seulement deux sont remboursables. Des solutions applicables par le chirurgien-dentiste peuvent représenter une alternative au vernis en traitement de l’hypersensibilité dentinaire chez l’adolescent ou en prévention des lésions carieuses (ex : Duraphat 50 mg/ml suspension dentaire, dont les 50 mg de fluorure de sodium/ml, correspondent à 22 600 ppm de fluor).
Autres formes d’apport professionnel de fluor
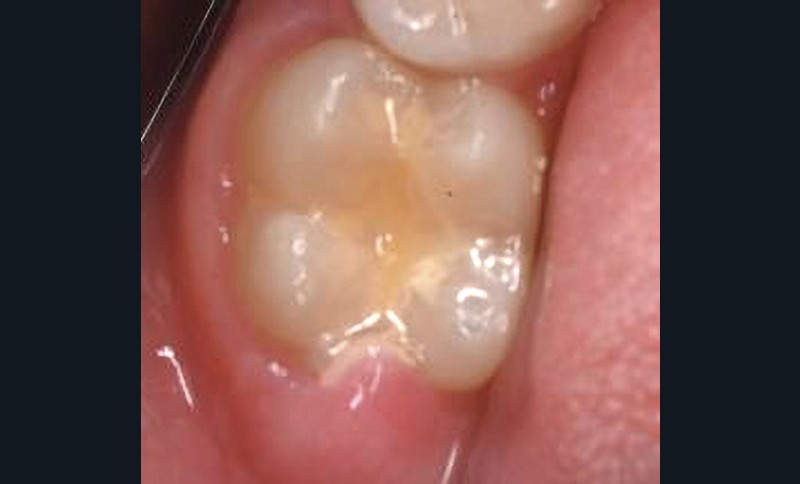
Le fluor est présent sous d’autres formes dans la prise en charge des lésions carieuses de l’enfant. Les Ciments Verres Ionomères (CVI), modifiés par adjonction de résine (CVI-MAR) ou non, en contiennent et peuvent le (re)larguer ou l’emmagasiner. En milieu neutre, le largage de fluor se fait en deux temps : largage précoce, puis diffusion sur le long terme. En milieu acide, la quantité de fluor larguée est plus importante et mène à une dissolution lente. D’une manière générale, le largage de fluor serait suffisant pour promouvoir une reminéralisation [35]. Cet intérêt ne se limite pas aux CVI en tant que matériau de restauration. Certains peuvent également être utilisés comme scellement de sillons, particulièrement lorsque le risque carieux est important et/ou que l’émergence de la dent n’est pas suffisante pour la pose d’un scellement de sillon à base de résine Bis-GMA (fig. 8). La question de la supériorité de l’utilisation d’un scellement de sillon avec une résine de type Bis-GMA, d’un CVI (fig. 8), de l’association CVI-vernis fluoré (fig. 9) [36, 37], voire de vernis fluoré seul (fig. 10) dans ces conditions cliniques n’est pas tranchée.
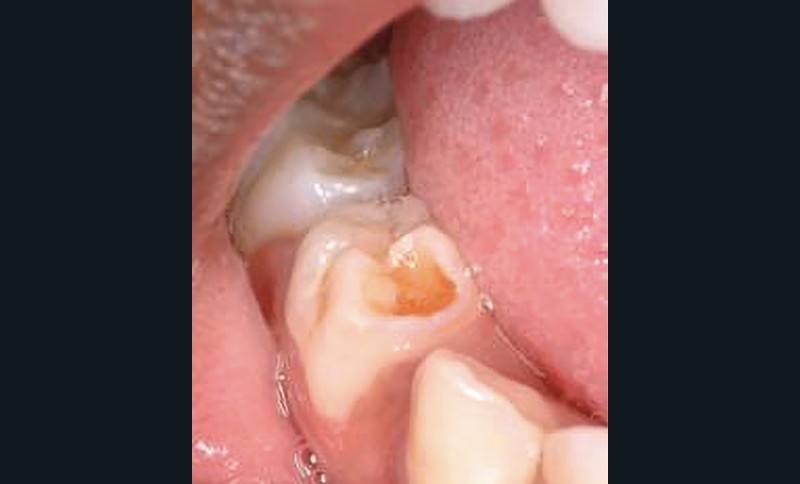
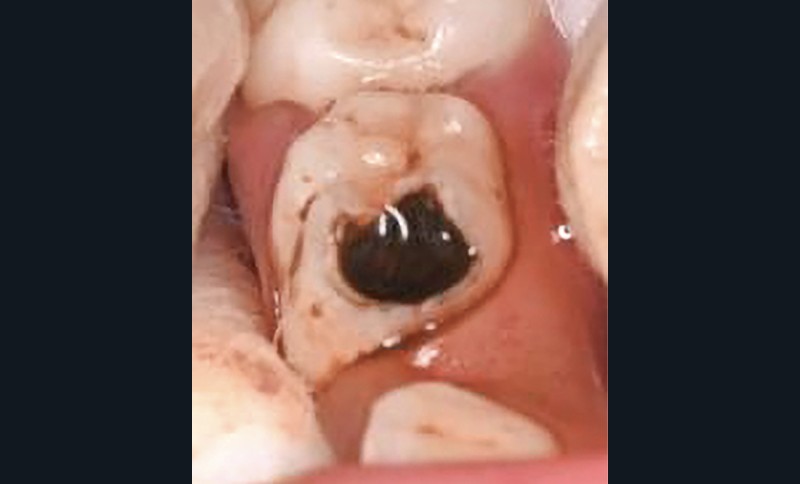
Le fluorure diamine d’argent (Silver Diamine Fluoride, SDF), notamment dans sa concentration à 38 %, est utilisé depuis longtemps pour contrôler et/ou arrêter le développement de lésions carieuses sur les dents temporaires (fig. 11) [38]. Il est cité maintenant dans plusieurs recommandations internationales [3, 5, 6]. Il peut également être utilisé sur dent permanente [39]. Très utile chez les patients peu compliants, il reste délicat d’utilisation car agressif pour les tissus mous. Il peut être recouvert dans la séance ou lors d’une séance ultérieure d’un matériau de restauration tel qu’un CVI-MAR (fig. 11). Le principal problème reste le noircissement des dents traitées, pour lequel diverses solutions ont été proposées (iodure de potassium, fluorure de potassium fluoride, nitrate d’argent, nanoparticules couvertes de polyéthylène glycol contenant du fluorure de sodium) [40]. L’utilisation du SDF fait partie des techniques de prise en charge non restauratrices des lésions carieuses (Non Restorative Caries Treatment : NRCT) qui incluent également l’application de vernis fluoré sur des cavités laissées ouvertes (sans restauration ultérieure) pour permettre un nettoyage efficace de la cavité.
Conclusion
L’utilisation raisonnée des différents fluorures est, dans le cadre des données actuelles de la science, un moyen efficace de prévenir et de contenir les lésions carieuses. Elle s’inscrit dans une prise en charge globale incluant une hygiène bucco-dentaire adaptée au patient, une alimentation équilibrée et des visites régulières chez le chirurgien-dentiste. Elle peut également participer à la prise en charge des sensibilités et des érosions dentaires.







































Commentaires