Recueil d’informations
Charles, âgé de 9 ans, se présente en urgence à la suite d’une chute au bord d’une piscine survenue une heure auparavant.
Un examen attentif des structures osseuses est effectué, en tenant compte du déclenchement d’une douleur provoquée par cet examen :
- palpation des rebords des os zygomatiques, maxillaires, de la mandibule, du plancher de l’orbite et de l’épine nasale ;
- saignement ou déviation du nez ;
- observation du trajet d’ouverture/fermeture et de la position d’occlusion d’intercuspidie maximale.
Tous ces examens se révèlent négatifs. Nous procédons donc à l’examen de la sphère orale qui objective :
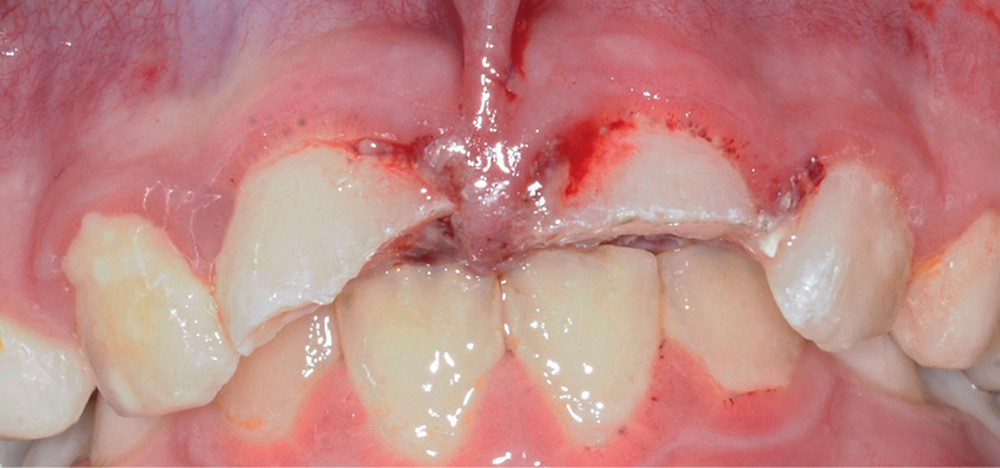
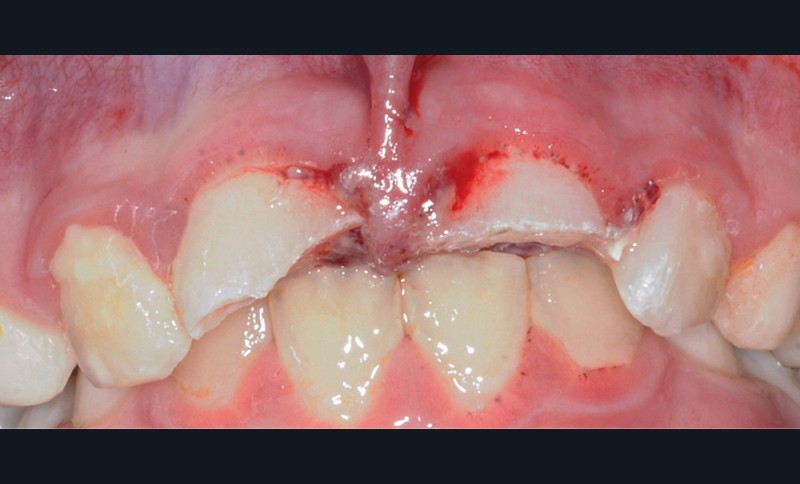
- une plaie au niveau du frein labial supérieur ;
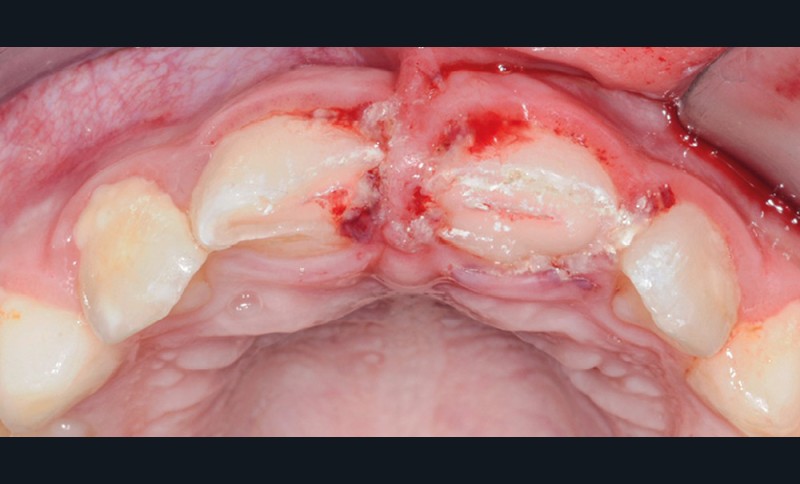
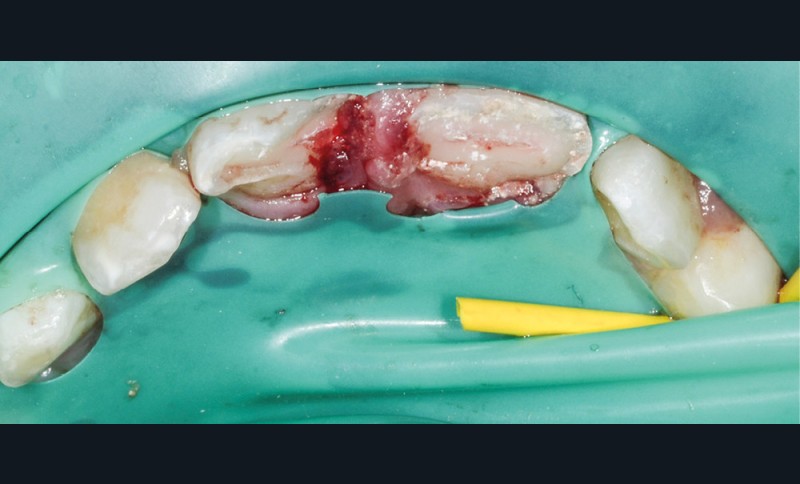
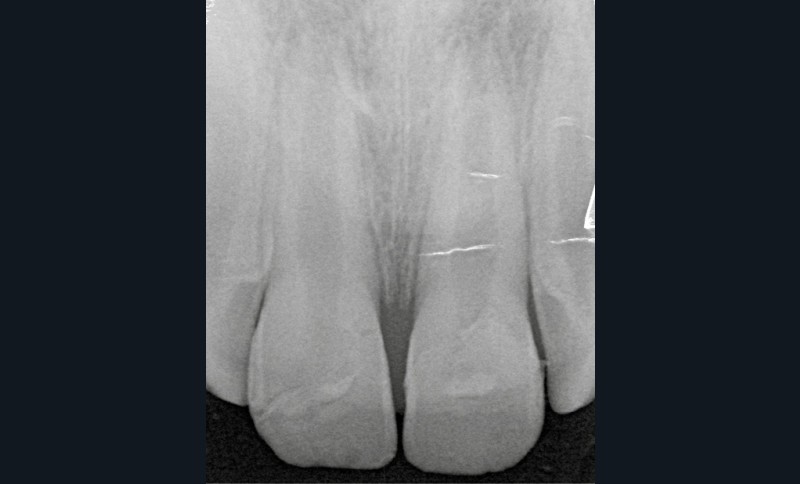
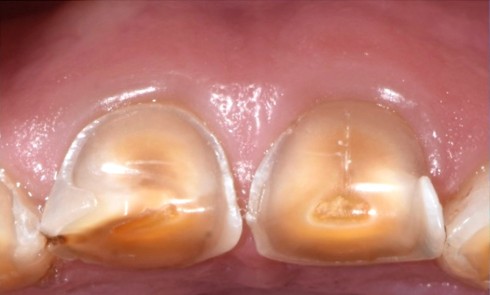
- une fracture corono-radiculaire avec effraction pulpaire de 11 et 21 (fig. 1 et 2) ;
- une subluxation de 11 et 21 (saignements sulculaires).
Les fragments dentaires ont été conservés dans un récipient contenant du lait.
La présence d’une hypominéralisation molaire-incisive (MIH) est notée, car 16 et 36 présentent des opacités beiges et jaune brun.
La MIH se définit par la présence d’une hypominéralisation sur au moins une première molaire permanente et, éventuellement, par une hypominéralisation sur les incisives [4].
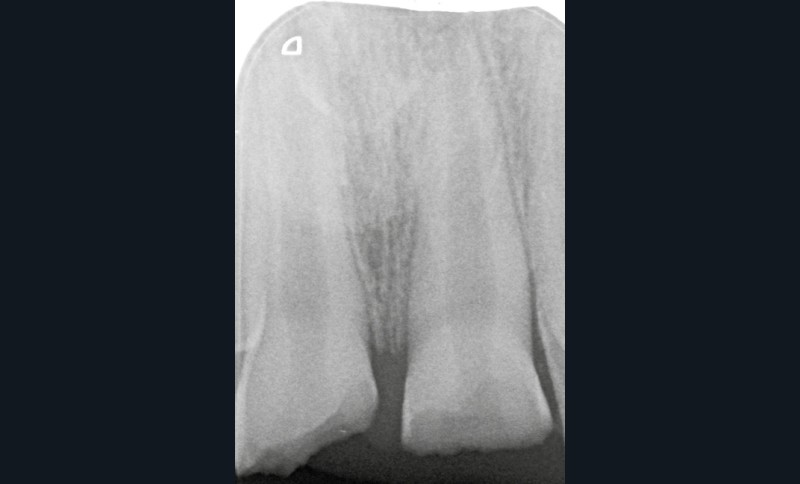
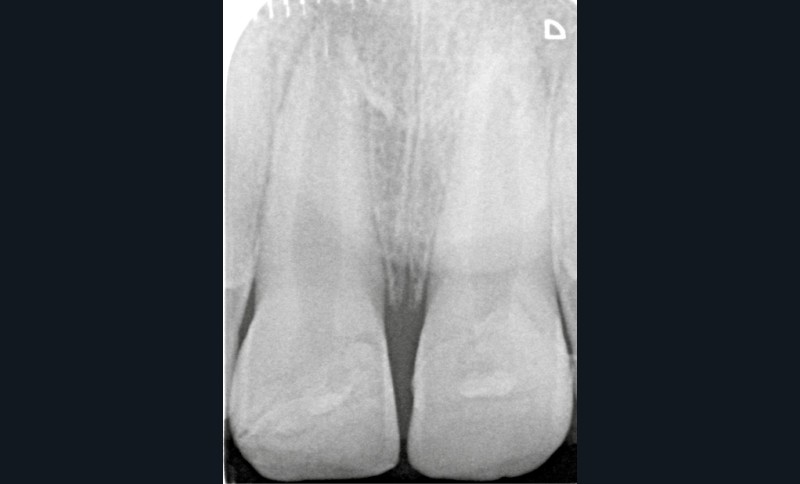
L’examen radiologique montre que les racines de 11 et 21 ne sont pas totalement édifiées (fig. 3). La priorité sera alors de conserver la vitalité pulpaire de ces dents immatures.
Lors de l’anamnèse, les informations suivantes sont recueillies : l’enfant n’a pas perdu connaissance, ne présente pas de vomissement et son carnet de vaccination est à jour (en particulier pour le tétanos).
En suivant les recommandations de l’IADT, il va être procédé à une pulpotomie partielle de la 11 dont l’effraction pulpaire est plus marquée et une biocéramique de type Biodentine™ (Septodont) sera placée sur 11 et 21 [3].
Place à l’action !
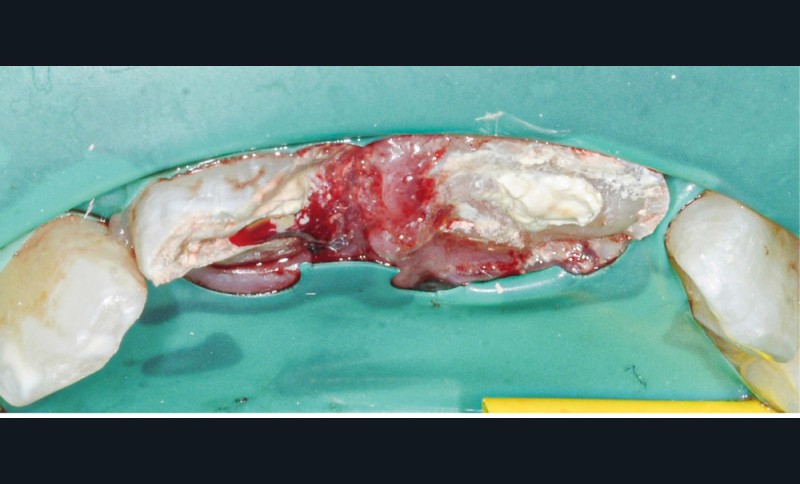
Les fragments sont placés dans du sérum physiologique afin de les réhydrater et d’augmenter leur potentiel d’adhésion. Dans un premier temps, des anesthésies locales en para-apicale de 11 et 21 sont réalisées. Des anesthésies de contact à l’aide d’un gel lidocaïné ou d’une cryoanesthésie peuvent être faites en amont pour diminuer les sensations désagréables de l’anesthésie locale. L’étape suivante consiste en la mise en place du champ opératoire. Au niveau du secteur antérieur, la mise en place d’une feuille de digue maintenue par des cordonnets élastiques de stabilisation (Wedjet™) est souvent réalisable. Sa mise en place est rapide et évite la pose d’un crampon sur des dents impliquées dans le traumatisme. Un crampon sur la 55 est également placé afin de maintenir la digue. L’étanchéité obtenue n’est pas toujours idéale et des spécificités liées à l’enfant compliquent sa mise en place, comme ici des dents malpositionnées ou en cours d’éruption (fig. 4). Après un nettoyage des dents fracturées et des fragments à replacer, une vérification du repositionnement correct de ces fragments est effectuée. Une pulpotomie partielle d’une profondeur d’un millimètre est réalisée sur la 11 à l’aide d’une fraise boule diamantée. Un biomatériau de type biocéramique (Biodentine™) vient coiffer la pulpe de 11 et 21 (fig. 5). Les bords amélaires sont ensuite soigneusement nettoyés à l’aide d’une microbrossette. En effet, l’adhésion se fera principalement entre l’émail de la dent fracturée et l’émail du fragment. L’épaisseur de biocérmique est réduite pour être la plus fine possible.
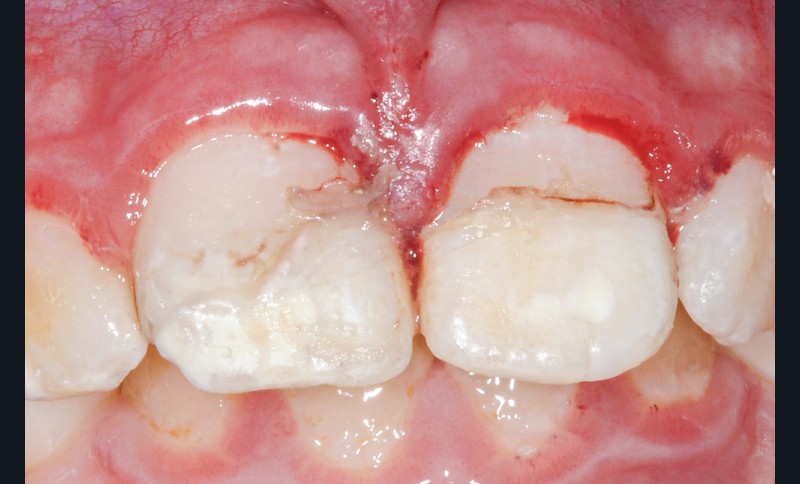
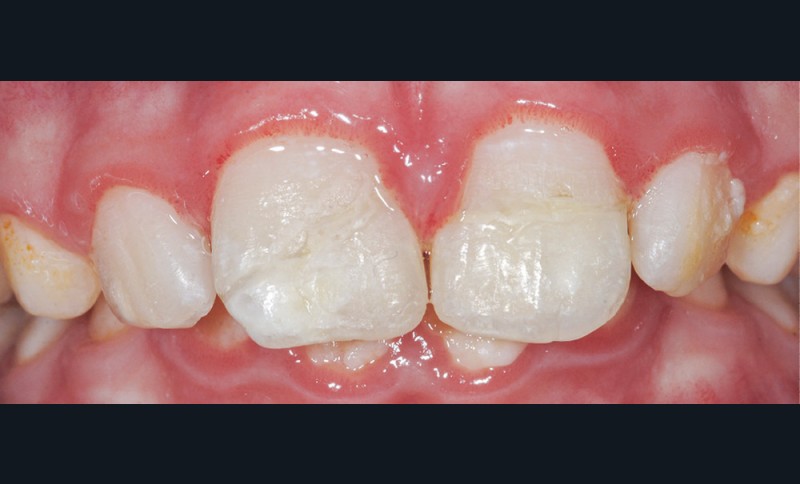
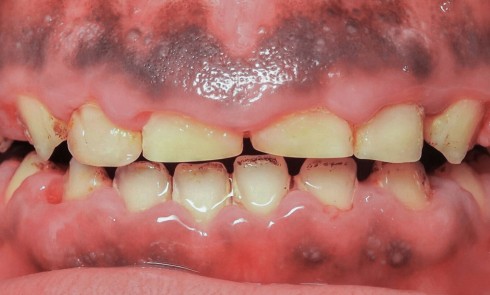
Du côté des fragments dentaires, une gorge est réalisée au niveau de la dentine afin d’aménager de la place au matériau positionné sur la dent. Les fragments sont ensuite mordancés (30 secondes pour l’émail, 15 secondes pour la dentine). Le morceau est abondamment rincé, légèrement séché à l’air doux puis tamponné avec une microbrossette neuve pour ne pas dessécher les surfaces. Un adhésif est ensuite appliqué et frotté vigoureusement sur la surface de collage du fragment puis photopolymérisé selon les conseils du fabricant. Des étapes identiques sont réalisées sur la surface de collage de la dent fracturée (mordançage, rinçage, séchage, adhésif, photopolymérisation). Afin de limiter les saignements, un cordonnet rétracteur imbibé d’un produit hémostatique tel que le sulfate d’aluminium peut être inséré dans le sulcus. Un composite fluide est appliqué sur la surface de collage du fragment dentaire qui est ensuite positionné sur la dent. Les excès sont éliminés à la microbrossette. Puis l’ensemble est photopolymérisé. Les fragments de 11 et 21 sont collés successivement (fig. 6 et 7). Les surfaces vestibulaires et linguales sont polies avec des disques pop-on (Sof-lex™, 3M) puis avec une cupule siliconée emplie de pâte diamantée (Diamond polish™, Ultradent). Une hypominéralisation est notée sur la 11, en lien avec la MIH du patient (fig. 6). Les hypominéralisations sont en effet des zones plus à risques de fractures. La prévention des conséquences de ces traumatismes par un procédé d’érosion-infiltration en profondeur est fondamentale [5]. Les propriétés mécaniques de cet émail affaibli en ressortent augmentées [6].
À la fin de la consultation, un certificat médical initial (CMI) est réalisé et remis en main propre à la mère de l’enfant. Ce CMI doit faire apparaître des éléments obligatoires tels que :
- l’identité du patient ;
- les circonstances de l’incident (lieu, heure) ;
- le nom de la personne accompagnant l’enfant et à qui est remis le certificat ;
- les lésions observées ;
- le traitement entrepris le jour même ;
- les réserves d’usages sur le pronostic des dents impliquées dans le trauma.
Une ordonnance pour l’utilisation d’une brosse à dents chirurgicale durant la première semaine est prescrite. Un échéancier de rendez-vous est remis aux parents.
Et après…
Selon l’IADT, les séances suivantes doivent être programmées à une semaine, 6-8 semaines, 3 mois, 6 mois, un an puis tous les ans durant 5 années.
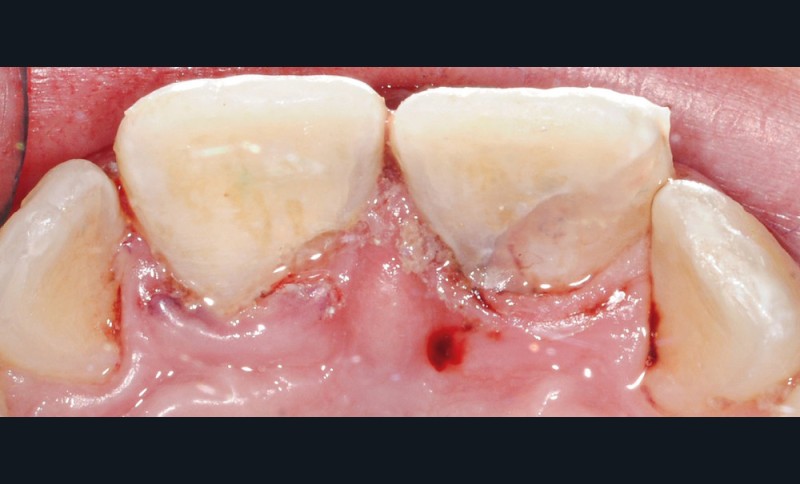
À une semaine, la radiographie (fig. 8) permet d’observer le positionnement des fragments. Les tests de sensibilité se révèlent positifs pour 11 et 21.
À 3 mois, sur la radiographie (fig. 9) l’apex semble se fermer et les tests de sensibilité sont toujours positifs. De la plaque dentaire (fig. 10) est observée. Une motivation à l’hygiène à l’aide d’un révélateur de plaque est réalisée. Par crainte, les enfants (ou les parents pour les plus jeunes) évitent fréquemment le brossage des dents traumatisées ; des gingivites peuvent être secondaires à ce défaut d’hygiène dans un contexte déjà inflammatoire consécutivement au traumatisme. Une attention particulière doit donc être portée à l’hygiène bucco-dentaire du patient.
A chaque séance, un contrôle radiographique devra être réalisé afin de vérifier l’apexogenèse de 11 et 21 et l’absence de lésion radio-claire apicale. Un test de sensibilité sera également réalisé à l’aide d’un coton froid imprégné grâce au cryospray. Les dents controlatérales seront également testées comme comparatifs des dents traumatisées.
Si des signes de nécrose pulpaire sont observés et que la dent a fini son apexogenèse, un traitement endodontique classique peut alors être entrepris. Si la dent n’a pas fini sa maturation, deux solutions peuvent être envisagées : une apexogenèse par revascularisation ou une apexification par mise en place d’une biocéramique.
Une fois la fermeture de l’apex effectuée (artificiellement ou physiologiquement), une solution prothétique pérenne doit être envisagée. Un examen en 3D, de type cone beam, pourra permettre de visualiser la limite de la fracture. Une traction orthodontique pourra ensuite être mise en place afin de déplacer cette limite au-dessus de l’espace sulculaire biologique et de permettre une isolation satisfaisante à la réalisation de restaurations adhésives composites ou céramiques pérennes.
Conclusion
La gestion de ce type d’urgence est souvent une source de stress importante pour le praticien, tant par la difficulté technique, liée souvent au contexte hémorragique, qu’à la réalisation de ce type d’acte chez un enfant. Il est impératif de rassurer les parents et l’enfant avant d’entreprendre tout acte clinique. Le praticien peut facilement se trouver désemparer par ce type de fracture intra-sulculaire, qui plus est sur des dents immatures. Il existe cependant des recommandations pour toutes ces situations cliniques qui pourront le guider dans sa pratique.









Commentaires