Définitions
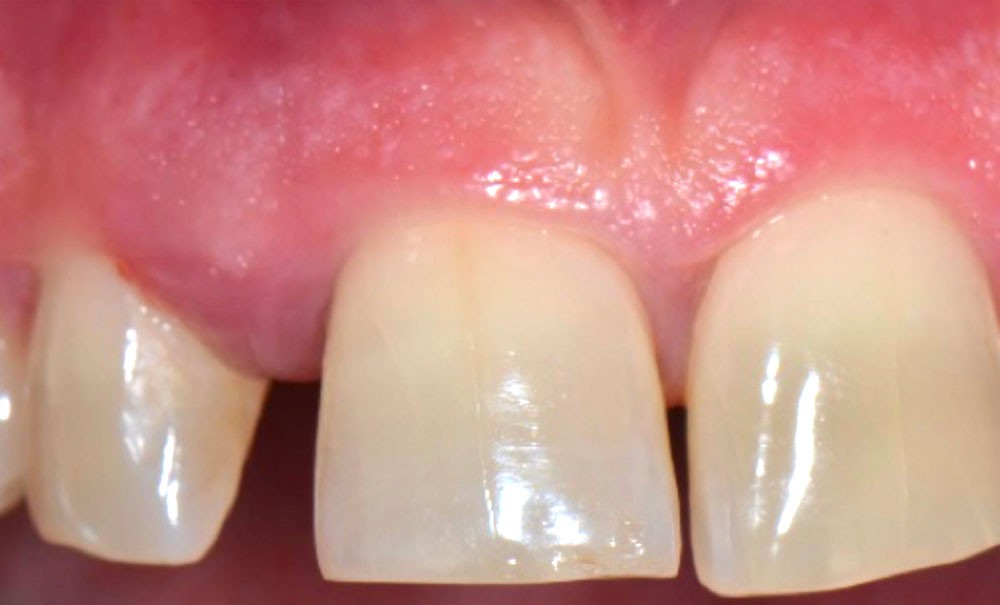
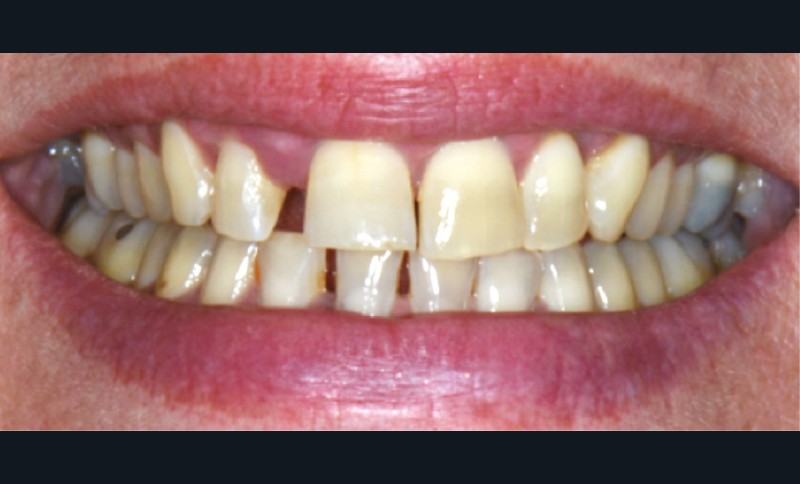
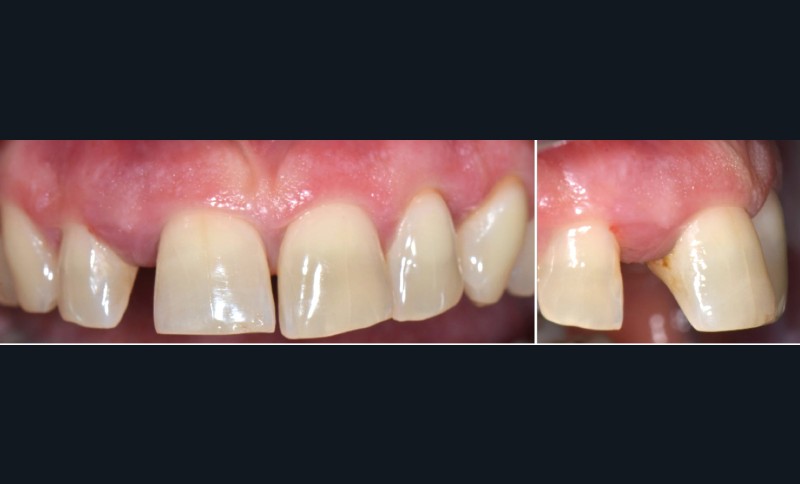
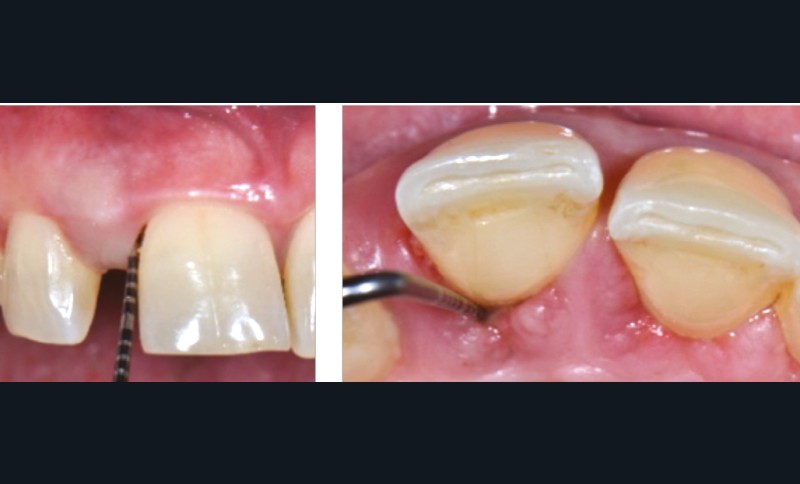
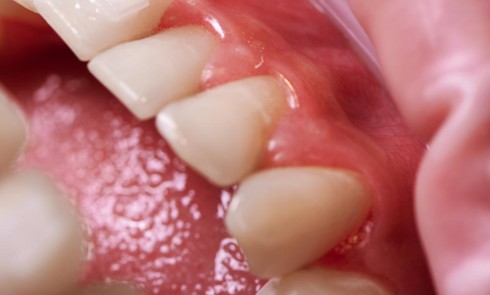
La migration dentaire pathologique est un déplacement dentaire provoqué lorsque l’équilibre entre les forces qui maintiennent la position physiologique de la dent et les forces qui tendent à la déplacer est rompu [1]. Selon la quantité de perte d’attache, de simples forces occlusales ou la poussée linguale lors de la déglutition suffisent à déplacer la dent.
La migration dentaire suit un processus évolutif et continuera de s’aggraver en l’absence de prise en charge.
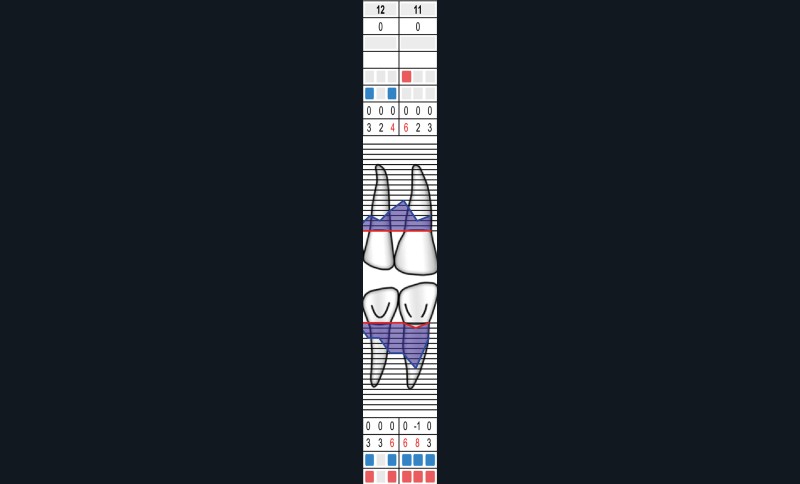
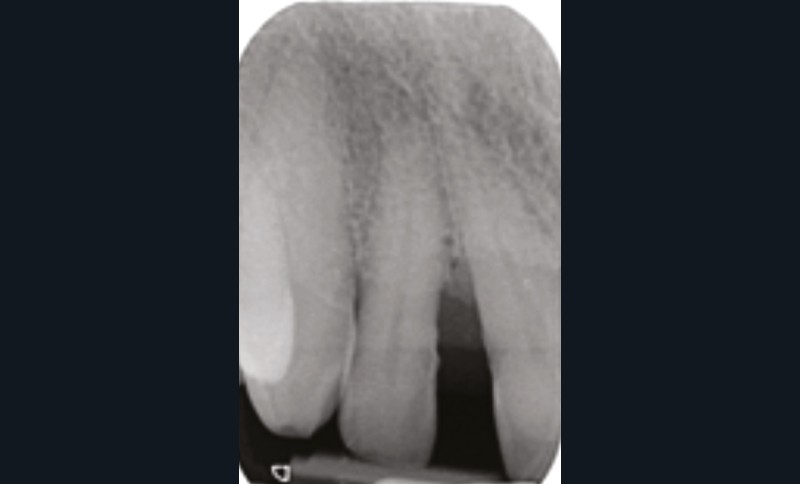
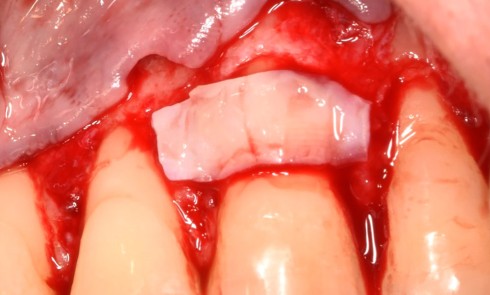
La MDP est une complication fréquente des parodontites et parfois l’un de ses premiers signes cliniques visibles par le patient et son entourage. Sa prévalence est de 30 à 55 % chez les patients atteints de parodontites modérées et sévères [2].
Formes cliniques
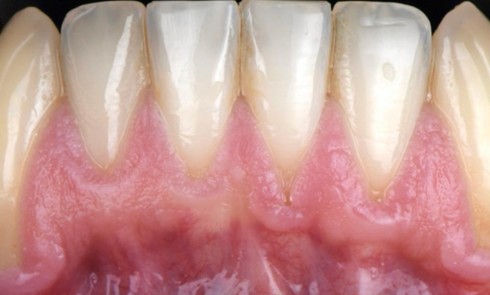
La MDP est dépendante de l’axe des forces appliquées à la dent. Ces forces peuvent ainsi conduire à des déplacements horizontaux, des versions (basculement par rotation) et/ou des égressions/extrusions (déplacement vertical seul, souvent retrouvé lors de la perte de dent antagoniste).
Des combinaisons de mouvements sont le plus souvent retrouvées, notamment lors de la perte du calage postérieur : déplacement horizontal et vertical, migration « en éventail ».
Facteurs étiologiques
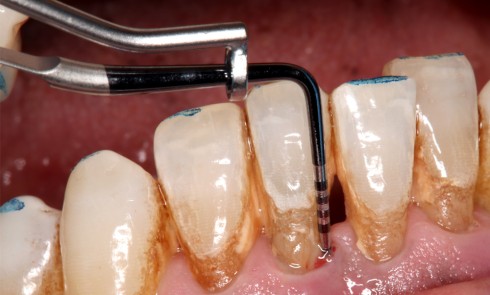
L’étiologie des MDP est complexe et souvent multifactorielle. L’inflammation du parodonte (et son élargissement desmodontal), mais surtout la perte du ligament et de l’os alvéolaire dans lequel il est attaché, diminuent la solidité de l’ancrage et la résistance de la dent à l’impact des forces en présence :
- occlusion naturelle ou traumatique (perte de dents avec ou sans effondrement occlusal postérieur, interférences occlusales) ;
- parafonctions (bruxisme, clenching, déglutition atypique…) ;
- fonctions orales : phonation, mastication, déglutition (pression exercée par la langue, les lèvres, les joues…) ;
…