En 2025, l’Assurance maladie a détecté et stoppé 723 millions d’euros (M€) de fraudes, soit une progression de 15 % par rapport à 2024, a-t-elle indiqué le 16 avril. Ce niveau dépasse une nouvelle fois l’objectif de 550 M€ fixé dans la convention d’objectifs et de gestion (COG) 2023‑2027, qui prévoit une cible de 600 M€ en 2026 et 650 M€ en 2027.
Sur ce total, la Cnam évalue à 286,2 M€ le préjudice « évité » grâce à une détection suffisamment précoce pour empêcher le versement des prestations indues.
Les fraudes détectées recouvrent des situations très contrastées. Comme les années précédentes, 53 % des dossiers concernent des assurés, mais ils ne représentent que 16 % des montants, soit 115 M€. Ces fraudes portent principalement sur les arrêts de travail (49 M€) et les droits à l’assurance maladie (27,7 M€, dont plus de la moitié liée au non‑respect des conditions de résidence).
À l’inverse, les professionnels de santé concentrent 73,5 % des montants, soit 531 M€, pour seulement 28 % des dossiers.
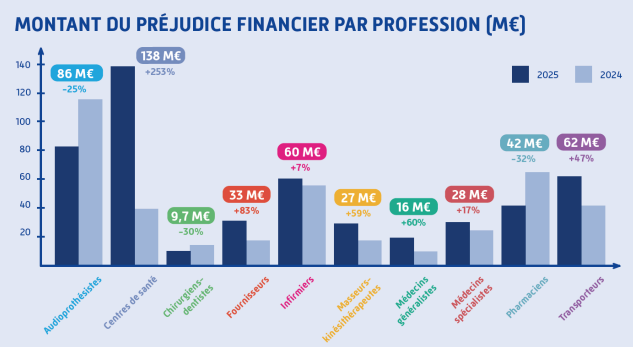
Parmi les professions les plus concernées figurent les infirmiers, avec 60 M€ de préjudice détecté et stoppé (+7 %), devant les pharmaciens (42 M€, ‑ 32 %), les fournisseurs (33 M€, + 83 %), les médecins spécialistes (28 M€, + 17 %), les masseurs‑kinésithérapeutes (27 M€, + 59 %), les médecins généralistes (16 M€, + 60 %) et les chirurgiens‑dentistes (9,7 M€, ‑ 30 %).
9000 pénalités financières
Un focus particulier concerne les centres de santé, qui concentrent à eux seuls 138 M€ de fraude, soit près de 20 % du préjudice total, dont 69 M€ de préjudice évité. La Cnam explique la hausse de 253 % observée par la mise en place de task forces nationales, l’identification de réseaux structurés et l’émergence de schémas frauduleux « agressifs », d’une ampleur inédite.
Ces contrôles ont conduit au déconventionnement de 25 centres de santé en 2025. La coopération avec différents services d’enquête, a abouti à la mise en examen de sept personnes dans undossier impliquant une vingtaine de centres, notamment dentaires, pour un préjudice estimé à 58 M€.
Les établissements hospitaliers représentent pour leur part 10,4 % des montants, soit environ 75 M€, un niveau inférieur à celui observé avant la pandémie. Le contrôle de la tarification à l’activité (T2A) a mis en évidence des irrégularités dans 30 % des séjours contrôlés, conduisant à la notification de 3 M€ d’indus.
Sur le plan juridique, la Cnam a engagé 22 000 actions en 2025 (+10 %), toutes voies confondues, y compris ordinales. Parallèlement, 9 000 pénalités financières ont été prononcées pour un total de 54 M€, majoritairement à l’encontre d’assurés pour des fraudes aux arrêts de travail.
Face à des schémas frauduleux de plus en plus sophistiqués, l’Assurance maladie entend poursuivre le renforcement de ses dispositifs préventifs et de contrôle, en s’appuyant notamment sur la dématérialisation (e‑carte Vitale, ordonnances numériques, Cerfa sécurisé, etc.) et les mesures prévues dans le projet de loi de lutte contre les fraudes sociales et fiscales en cours d’examen parlementaire. Celui-ci doit permettre des échanges de données entre l’assurance maladie obligatoire et les complémentaires santé afin de renforcer la détection des fraudes.












Commentaires