Responsable scientifique : Matthias Rzeznik
Conférenciers : Bruno de Carvalho, Kevimy Agossa
Importance de l’anatomie lésionnelle et du diagnostic
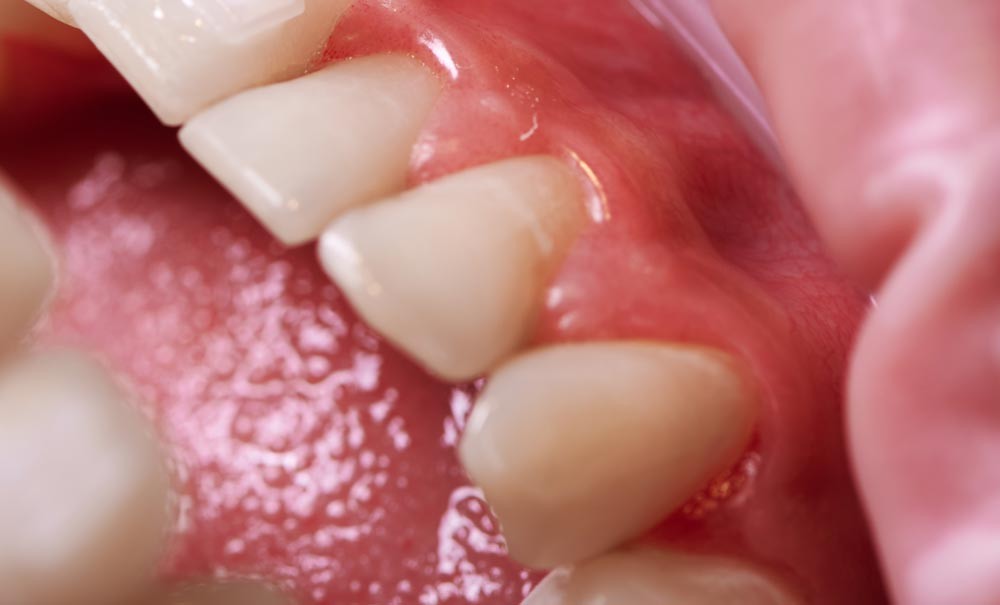
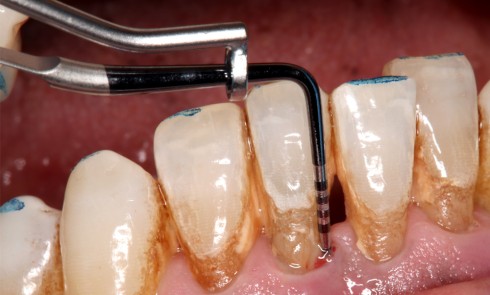
Le succès de la régénération parodontale dépend en premier lieu de l’anatomie du défaut. Elle compte pour 60 % du résultat de la chirurgie régénératrice. Les lésions étroites, profondes et bien contenues présentent un potentiel biologique supérieur. La classification selon le nombre de parois osseuses doit être complétée par l’analyse de l’extension vestibulaire et linguale, déterminante pour l’accès chirurgical et la stabilité du caillot. L’évaluation pré-opératoire repose sur la radiographie rétro-alvéolaire, souvent sous-estimative, et surtout sur le sondage jusqu’au contact osseux sous anesthésie, permettant une estimation fiable de la profondeur et de la morphologie du défaut.
Principes biologiques de la régénération parodontale
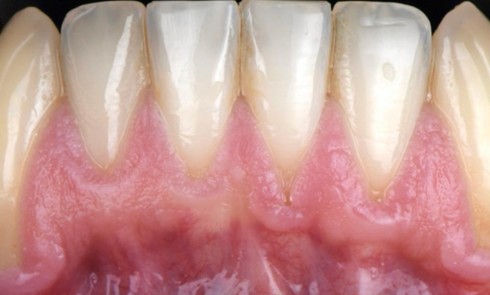
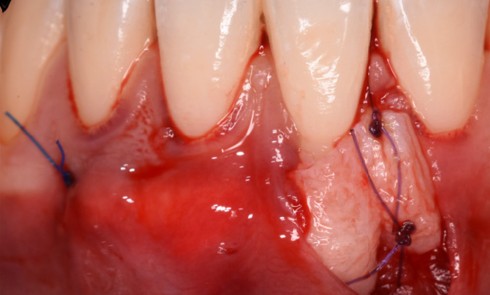
Après contrôle du biofilm, la cicatrisation spontanée privilégie une prolifération épithéliale rapide conduisant à un long épithélium de jonction. La régénération vise à orienter ce processus vers une reconstruction plus proche de l’architecture parodontale initiale. Trois conditions sont essentielles : un contrôle strict de l’inflammation, la formation et la stabilité du caillot sanguin, et le maintien d’un espace régénératif associé à une cicatrisation de première intention.
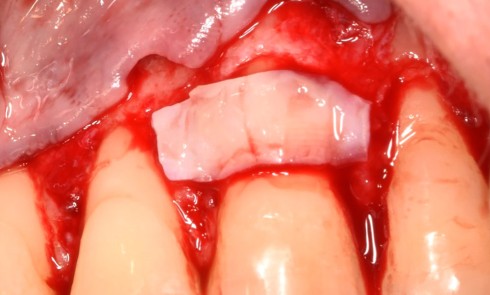
Stratégies thérapeutiques : lambeaux, bioadjuvants et substituts osseux
La stratégie régénérative repose sur l’interaction entre le design du lambeau, les bioadjuvants et, si nécessaire, les substituts osseux. Les protéines dérivées de l’émail disposent du niveau de preuve le plus élevé avec 30 ans de recul clinique. L’acide hyaluronique et les concentrés plaquettaires constituent des alternatives intéressantes, notamment par leurs propriétés hydrophiles et leur capacité à stabiliser le caillot, bien que leur…